當腎臟功能下降至正常腎功能的15%以下,病人會出現尿毒(Uremia)症狀,此時就需要藉由透析治療來改善症狀。透析治療分為血液透析和腹膜透析,血液透析就是我們熟知的洗腎,但洗腎的過程到底是什麼?《Hello健康》詳細介紹洗腎的事前準備、洗腎過程,以及洗腎後的清潔照顧。
洗腎前要先做動靜脈瘻管手術
選擇血液透析的病人,必須先做好動靜脈瘻管,目的是為了建立長期血液透析需要的血管通路。手術是將病人身體上肢遠端的動脈及靜脈接合成血管通路,靜脈血流變多並讓血管膨脹,通常先選擇非慣用手臂進行手術。(同場加映:台灣洗腎人口多!認識腎臟與洗腎原因)
做廔管的手臂不能量血壓、打針、抽血等,並且在手術前,該手臂也不可以提重物、配戴首飾或手錶,或是穿過緊的衣服,且病人術前不可以抽菸、喝酒。手術前無特殊準備,如果是局部麻醉可以照常進食,而全身麻醉則午夜後禁食禁水,但仍以醫師依患者體況的判斷為主。(你應該要知道:什麼情況需要洗腎?5個慢性腎臟病常見 Q&A)
心臟外科醫師會先進行術前評估及說明,以便了解病人的血管狀況,再安排手術日期及方式。手術結束後,心臟外科醫師會評估傷口癒合情形,原則上在手術後第3天開始做手掌握球運動,手握球持續5秒後放鬆,再重複以上動作15分鐘,每天約3~4次。
初步接受血液透析治療的病人,更應該瞭解血液透析步驟。一般來說,在治療的前3個月會先做好動靜脈瘻管,穩定後再開始進行治療。透析前一天可以適當熱敷瘻管處,促進血液循環,而治療當日應該避免服用降血壓藥物,避免在治療期間出現低血壓的情形。
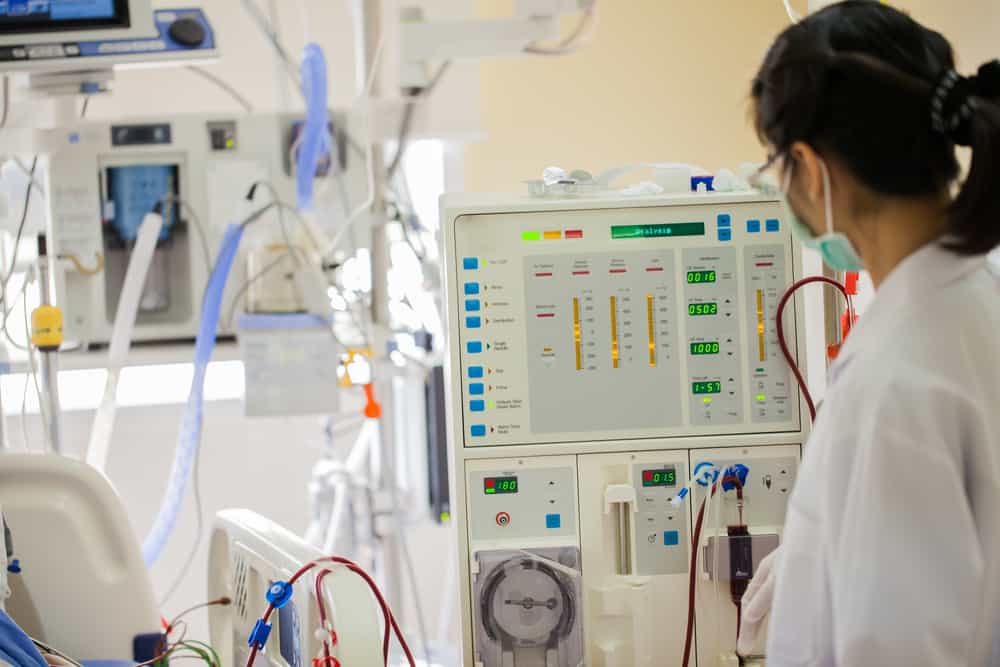
抵達血液透析室後,需先測量體溫確定無發燒、清洗雙手及廔管、量體重,而護理師會評估血管通路功能及、狀態並開始測量血壓。雖然平常就要保持動靜脈瘻管的手部清潔,但洗腎前還是會特別清洗過,醫院會提供清潔瘻管及日常照護指導,完成後就會對皮膚消毒和穿刺,準備開始進行血液透析治療。 血液透析的療程
血液透析主要是藉由半透膜的擴散作用和超過濾作用,移除尿毒素分子及多餘的水分: 擴散作用:將體內血液引流至人工腎臟中,血液中的高濃度尿毒素經由人工腎臟的半透膜擴散至透析液中,再將乾淨的血液引回體內。 超過濾作用:利用半透膜兩側的壓力差,讓血液中的水份往透析液移動,以移除多餘的水份。
要進行血液透析前,會在動靜脈瘻管上扎入2根針管,其中1根將血液抽出體外接人工腎臟進行血液淨化,另根針則是將淨化後的血液注回體內。血液與透析液的流程如下:
血液以血液幫浦由動脈穿刺抽血,每分鐘約200~300毫升,經由人工腎臟的紅色端流向藍色端,再經由靜脈流回患者體內;而透析液由洗腎機流出,經由藍色端流向紅色端,通過半透膜與血液互相交換物質,以達到清除尿毒素、過多水份及調整電解質和酸鹼值的目的。 腎臟正常一天24小時不斷地工作,但血液透析1星期只能進行3次,一共運作12~15小時。
洗腎後的清理
完成血液透析後,護理師會再次測量血壓、體重和脈搏,確認治療是否有達到預定治療目標。返家前,瘻管需完全止血,請病人至少休息並使用紗布覆蓋瘻管,以止血帶加壓5至10分鐘後,稍放鬆止血帶,持續加壓以防出血,確保無頭暈或任何不適症狀才可離開。
返家後,病人仍需注意血壓或其他症狀,血液透析結束當日,病人應避免提重物、熱敷,也先暫時停止做握球運動。 何時該停止洗腎?
有許多人都誤以為,一旦洗腎就是要終生洗腎,但腎臟病分為急性和慢性。洗腎雖然只是改善尿毒症狀,經過適當治療和處理,有些病人可以逐步恢復正常,漸漸不需要洗腎。
然而到了一定年紀,或是身體負荷不了,經過醫師判斷就可以考慮不予或終止透析治療,例如病人透析狀況不穩定,如透析過程發生嚴重低血壓,或是其他非腎臟病原因造成的生命末期狀態,如癌症末期、有認知功能障礙的失智症等,以及超過75歲且第5期慢性腎臟病,診斷後情況符合下列2項以上標準:
病人可預期壽命低於1年 多重嚴重共病症 病人日常生活功能不佳 嚴重慢性營養不良