
確診糖尿病後,血糖控制就十分重要,特別在飲食方面,是影響血糖的關鍵因素之一,若不謹慎控制,恐會導致糖尿病惡化,引發諸多併發症,甚至影響心血管健康。
究竟糖尿病患者在飲食上有哪些原則與禁忌?怎麼吃才能幫助穩定控制糖尿病?糖尿病適用營養品又該如何挑選?《Hello健康》帶您一起了解清楚 。 糖尿病患的飲食重點原則
糖尿病患者控制飲食有三大目的:
避免血糖升高。 避免引發與糖尿病相關的併發症,例如心臟病和腎臟病。 避免體重急速增加或減輕。
美國糖尿病協會(American Diabetes Association,簡稱ADA)表示,適合糖尿病病患的健康飲食包含4重點: 攝取蔬菜水果(推薦閱讀:第二型糖尿病別怕吃水果!6種低GI水果這樣吃) 攝取瘦肉和植物性蛋白質 少糖 少吃加工食品
攝取過多熱量和脂肪,會導致血糖升高,長期下來便可能引發神經、腎臟或心臟等部位的併發症;因此,制訂糖尿病飲食菜單很重要,特別是需要注意體重控制的第二型糖尿病(Type 2 diabetes)患者。(推薦閱讀:罹患糖尿病需戒甜食控血糖?常見的糖尿病的迷思)  推薦閱讀:糖尿病飲食計畫!3方法教你規劃糖尿病菜單 善用糖尿病適用營養品,減輕備餐負擔
推薦閱讀:糖尿病飲食計畫!3方法教你規劃糖尿病菜單 善用糖尿病適用營養品,減輕備餐負擔
日常飲食碳水化合物的份量控制,對於糖尿病健康指標致關重要。然而為了維持營養穩定,長期需要執行飲食管理其實不容易。除了遵循飲食原則外,適時搭配糖尿病適用營養品,來幫助膳食掌握更完善! 糖尿病專用營養品5大挑選原則 1.符合多國學會營養建議,並取得衛福部認證
營養成份符合國際權威機構建議標準,包含: 蛋白質、醣類、低GI、纖維等,且通過衛生福利部核可的特殊營養食品,以提供糖尿病患者合適的營養需求。 2.水溶性膳食纖維,穩定餐後血糖
水溶性膳食纖維,如難消化麥芽糊精、菊糖等,具有保水及減緩醣類吸收作用,延緩餐後血糖急速上升。且可被益生菌發酵產生短鏈脂肪酸,促進好菌生長、維持正常消化道機能。 3.低GI,有助血糖平穩
選擇低升糖指數(GI)的食物或營養品,有助血糖波動平穩、胰島素適量分泌,減少胰臟運作負擔。目前市面上已有「0公克糖」的糖尿病適用營養品,可供糖友選擇。 4.質量兼具「鉻」,幫助正常醣類代謝
鉻是參與胰島素調控血糖關鍵促進劑,幫助醣類正常代謝。然而隨著年紀增長,體內鉻會逐漸流失。2022年美國健康營養調查《NHANES》研究顯示,40歲以上鉻不足高達91.7%,低鉻與引發糖尿病與心血管疾病具有相關性,風險值提高近50%。 美國國立衛生研究院建議每日攝取量: 成年男性30~35微克,女性則是20~25微克。我國的《食品添加物使用範圍及限量暨規格標準》規定吡啶甲酸鉻的每日攝取量不得超過200微克 「吡啶甲酸鉻」吸收率最高,是三氯化鉻的16倍: 不僅「量」要吃足,鉻的形式也很重要!美國公立俄亥俄州立大學經人體研究證實,「吡啶甲酸鉻」為吸收率最高的鉻形式,是菸鹼酸鉻的3倍、三氯化鉻的16倍。 5.選擇大品牌信賴有保障
選擇大品牌安心值得信賴,品質安全有保證,且具有專業研發與營養團隊支持,保障使用者食品安全與營養需求。 糖尿病飲食菜單建議
以國內某大廠糖尿病適用營養品為例:每罐250大卡,組成有11.3克蛋白質、5.2克水溶性膳食纖維、32.7克碳水化合物(約為2份醣類),針對糖友營養需求,調配好3大營養素比例,可作為飲食計畫搭配,減輕準備的心力,補充所需營養素。依據2019年衛生福利部國民健康署提出的「食物代換表」,提供糖友以下日常飲食參考: 早餐輕鬆配 1罐糖尿病適用營養品 1顆水煮蛋或茶葉蛋 熱量325大卡、32.7克碳水化合物(約2份醣類)。 正餐自由搭 半顆小地瓜 1罐糖尿病適用營養品(取代8分滿的白米飯) 1~2碟蔬菜
1掌心大小的魚肉類
熱量490大卡、55克碳水化合物(約3.5份醣類),不僅方便代換醣類、定時定量進食,同時兼具營養管理。 糖尿病患飲食5大禁忌 飲食禁忌1:含糖飲料
市售含糖飲料的糖分皆非常高,一罐約360毫升的原味可樂中,就含有近10茶匙的糖;此外,有些飲品看似健康,仍隱含大量糖分,例如果汁就是很好的例子。
果汁雖然含有維生素、礦物質和少量纖維,但是市售果汁經常添加過多的糖;即使是不加糖的果汁中,也含有不少天然糖分,糖尿病患者飲用時要格外注意。
其他需要避免的飲料包括: 含糖茶、咖啡 運動或能量飲料 高糖分的調味乳、優酪乳或乳酸飲料 含糖的豆漿或植物奶 椰子水
含糖飲料不管從廣告中看來多麼健康或自然,都可能會提高血糖、導致胰島素阻抗,造成體重和三酸甘油酯(Triglyceride)增加,糖友們需小心攝取。 飲食禁忌2:吃太多精緻澱粉
精緻澱粉也就是加工過的穀物,因已去除大量纖維、維生素、礦物質,營養成分大幅減少,且比起全穀類食物更容易被消化和吸收,更容易提高血糖。
常見的精緻澱粉食物包括: 白米 白麵條 白麵包 白麵粉 餅乾
建議糖尿病患者在日常飲食中,可以多選擇糙米、藜麥、大麥、小米、蕎麥、燕麥片等。 (推薦閱讀:抗性澱粉減肥顧腸道!常見抗性澱粉食物這樣吃效果加倍)
飲食禁忌3:吃太多水果乾、高GI水果
水果是富含纖維、維生素、礦物質和抗氧化劑的優質食物,但是,糖尿病患需額外注意攝取份量。
葡萄乾、芒果乾、無花果等果乾,因為經過脫水乾燥處理,流失許多養分,含糖量和熱量也比較高。
以下是同樣一杯大小的新鮮葡萄和葡萄乾,其營養價值的差別: 一杯新鮮葡萄:含104卡的熱量和27克的碳水化合物 一杯葡萄乾:含433卡的熱量和115克的碳水化合物

由上可知,以相同體積為比較基礎下,新鮮水果所含的熱量及碳水化合物,比果乾少上許多,而且水果體積大,也較容易有飽足感,不會一不小心就吃過量。不過,鑒於水果的糖份普遍較高,應少吃高GI的水果,如西瓜、榴槤、芒果,並改吃低GI水果,如芭樂、蘋果、奇異果等。
建議一天攝取2份水果就好,1份的量約為1小顆水果,如小顆蘋果或柳丁,每份約含有15克碳水化合物。(延伸閱讀:第二型糖尿病別怕吃水果!6種低GI水果這樣吃) 飲食禁忌4:吃太油,攝取過多飽和脂肪與反式脂肪
油炸食物、加工零食及甜點所含的飽和脂肪、反式脂肪會增加體內低密度脂蛋白(Low-density lipoprotein,簡稱LDL,又稱壞膽固醇),不僅會增加心血管的負擔,這些食品的熱量和糖分普遍都偏高,也容易導致血糖升高、肥胖。
此外,油炸食物也容易引起人體的發炎反應,提高罹患各種慢性疾病的風險。(推薦閱讀:吃蛋擔心膽固醇過高?帶你破除膽固醇迷思) 飲食禁忌5:吃太鹹、鈉攝取過多
外食或是市售食品普遍添加過多的鹽,攝取過多的鈉,會導致血壓升高,增加心血管系統和腎臟的負擔,進而影響血糖波動、使糖尿病惡化;根據衛福部建議,成人每日的鈉攝取量不宜超過2400毫克(6克食鹽),而糖友由於代謝能力較差,建議鈉攝取量應低於2000毫克(5克食鹽)。 糖尿病飲食並非單一方式
美國糖尿病學會(ADA)認為,糖尿病飲食目前並沒有一套固定標準。
需要注意的是,每個人身體狀況不一,即使是吃下相同的食物,在不同人身上的血糖起伏程度也可能不同,所以糖友們記得應遵照醫囑、維持監測並紀錄血糖的習慣。以均衡飲食為基礎,搭配個人情況調整,以達到最佳的營養管理。

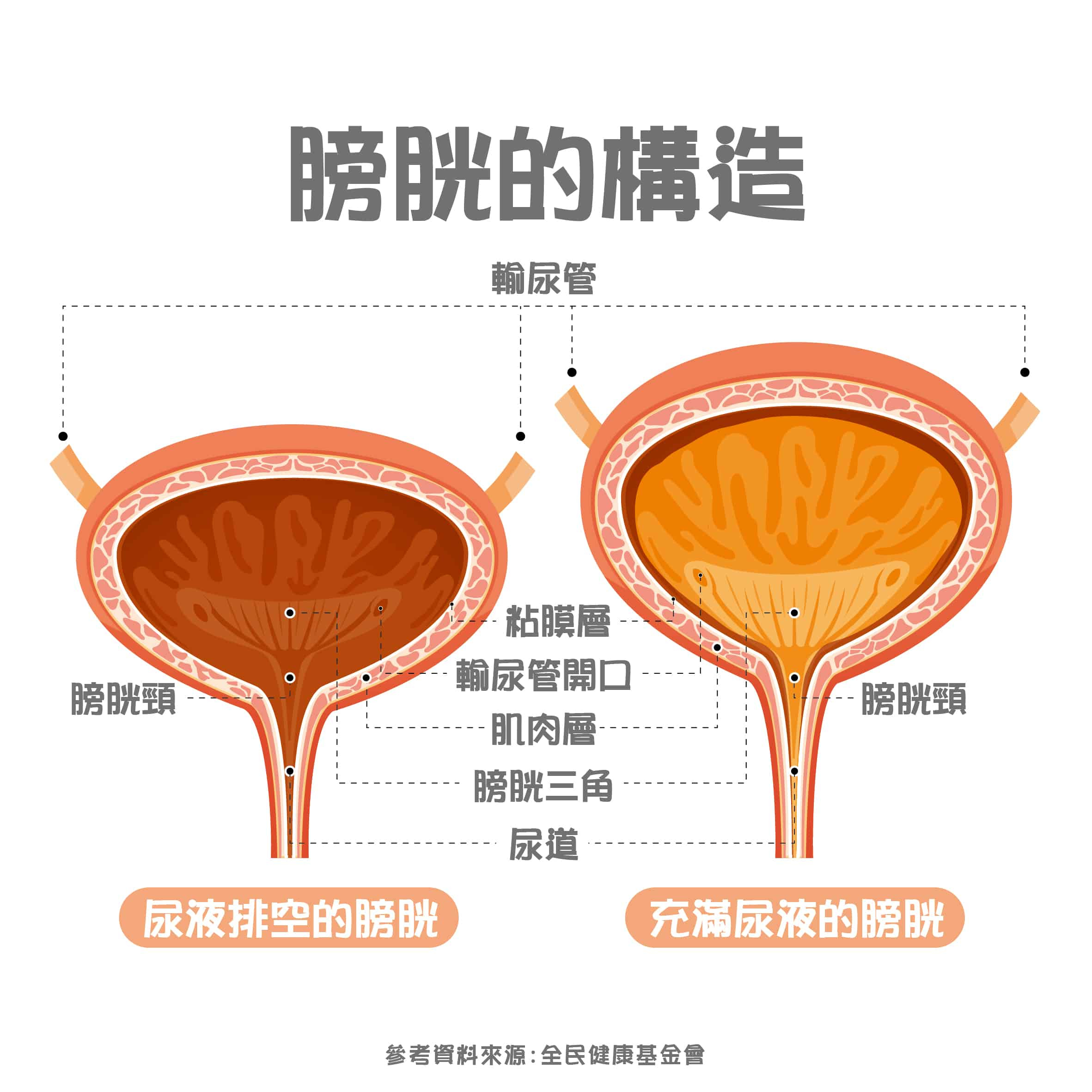 膀胱功能
膀胱功能 膀胱炎、膀胱痛的可能原因
膀胱炎、膀胱痛的可能原因
 推薦閱讀:
推薦閱讀:

 左為正常子宮內膜,右為增生的子宮內膜 子宮內膜增厚一定是癌症嗎?
左為正常子宮內膜,右為增生的子宮內膜 子宮內膜增厚一定是癌症嗎?
 白色的團狀物即為卵巢 什麼是卵巢扭轉?
白色的團狀物即為卵巢 什麼是卵巢扭轉?
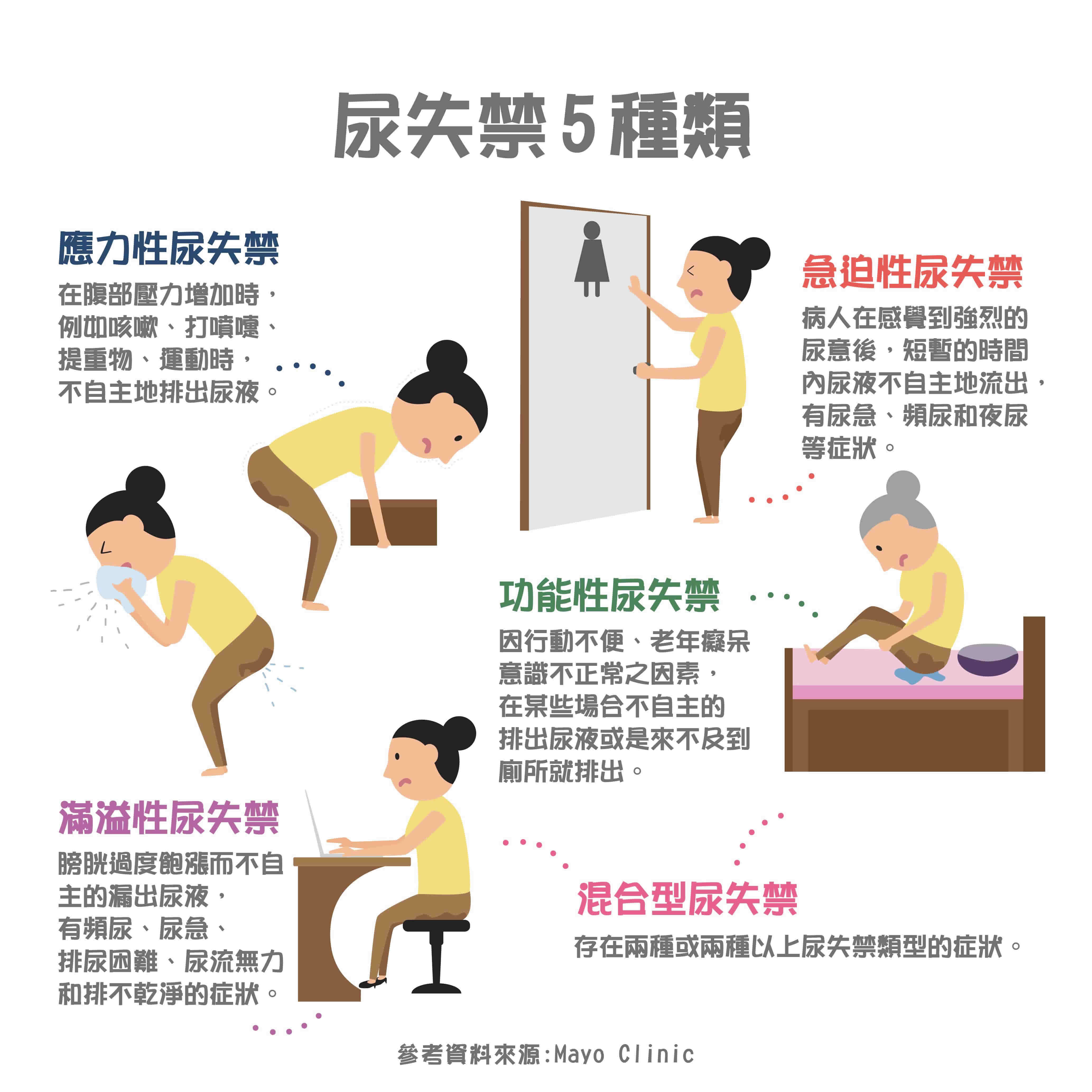 尿失禁併發症
尿失禁併發症
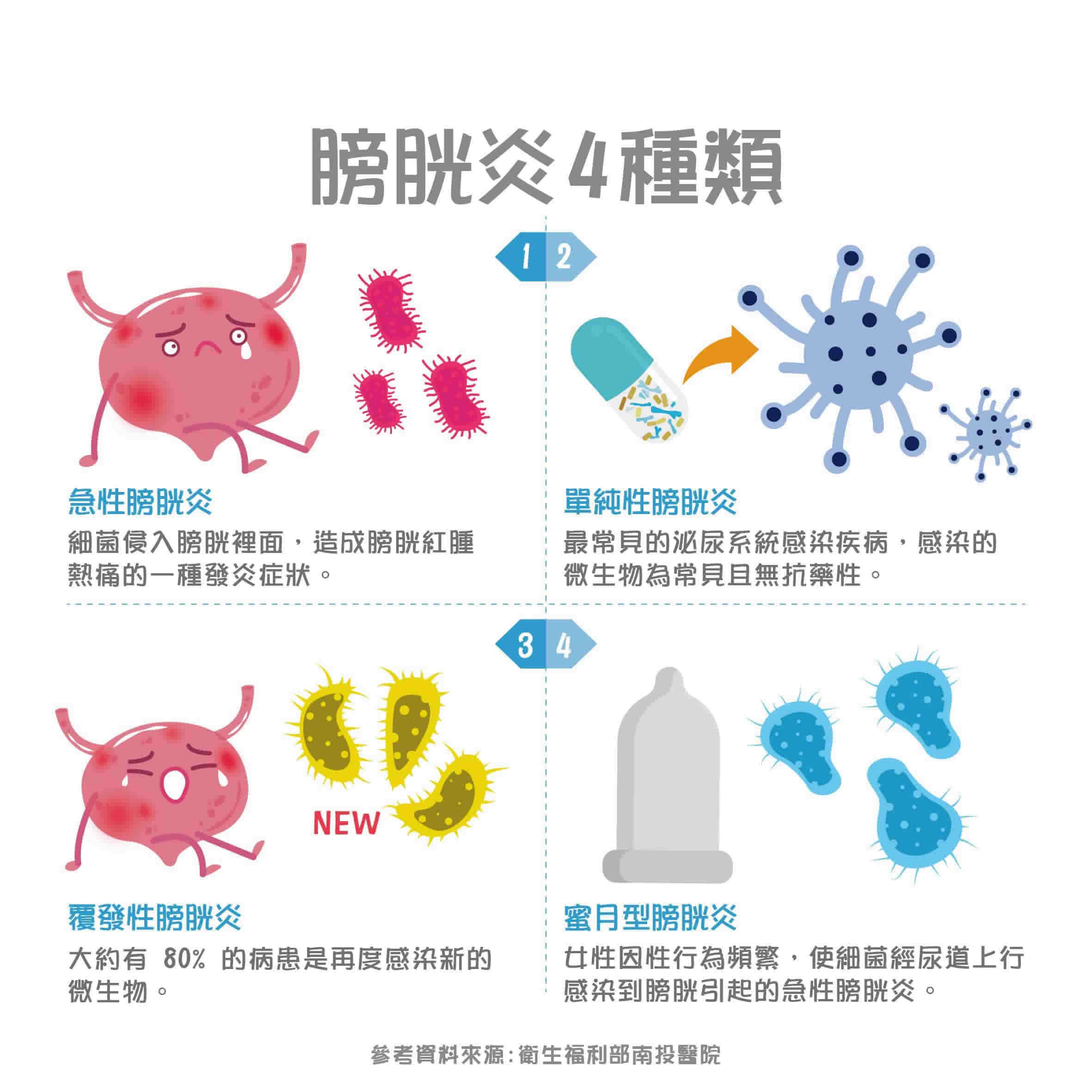
 膀胱炎的檢查
膀胱炎的檢查
 間質性膀胱炎如何診斷?
間質性膀胱炎如何診斷? 間質性膀胱炎治療方式
間質性膀胱炎治療方式
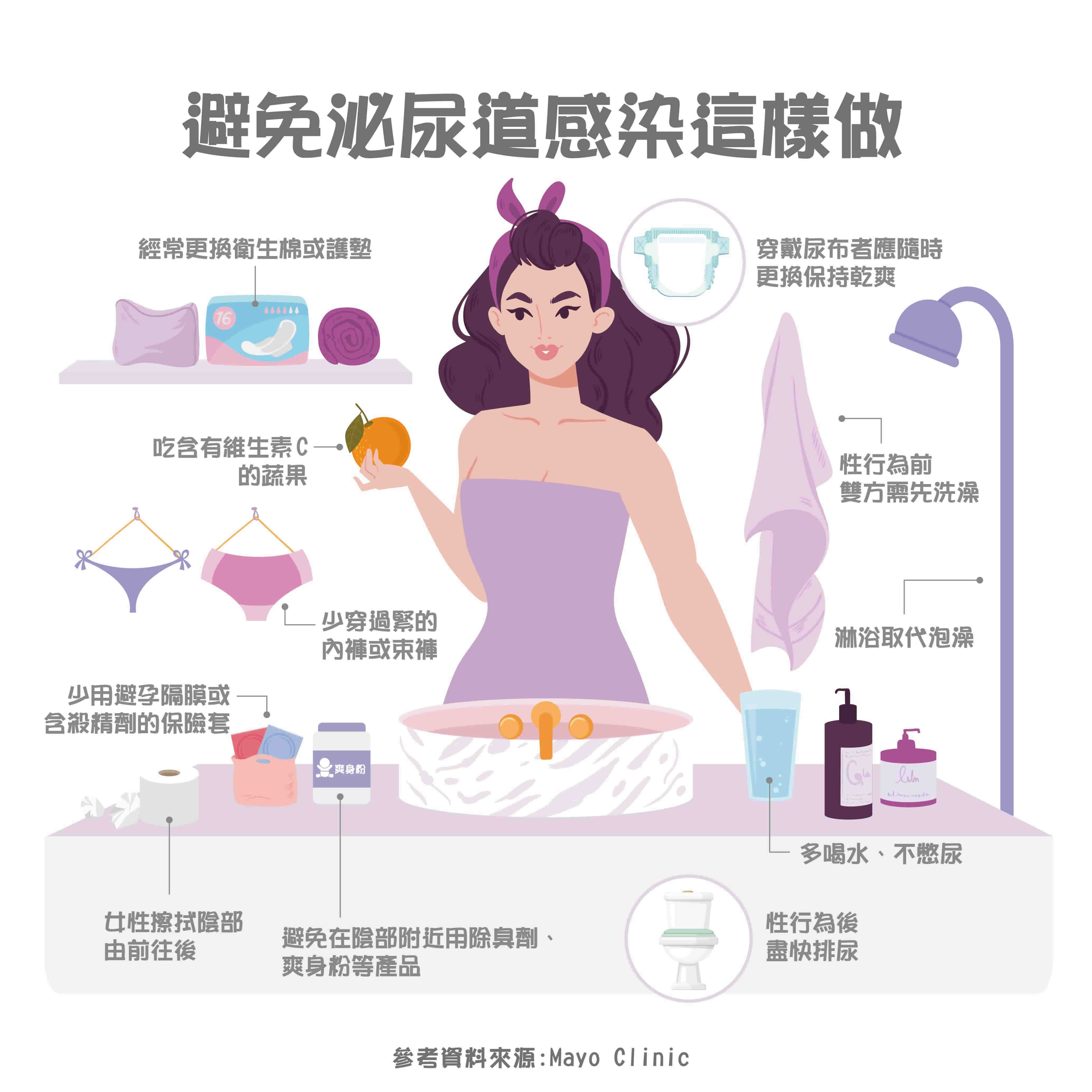 預防泌尿道發炎感染
預防泌尿道發炎感染
 膀胱過動症的診斷
膀胱過動症的診斷
