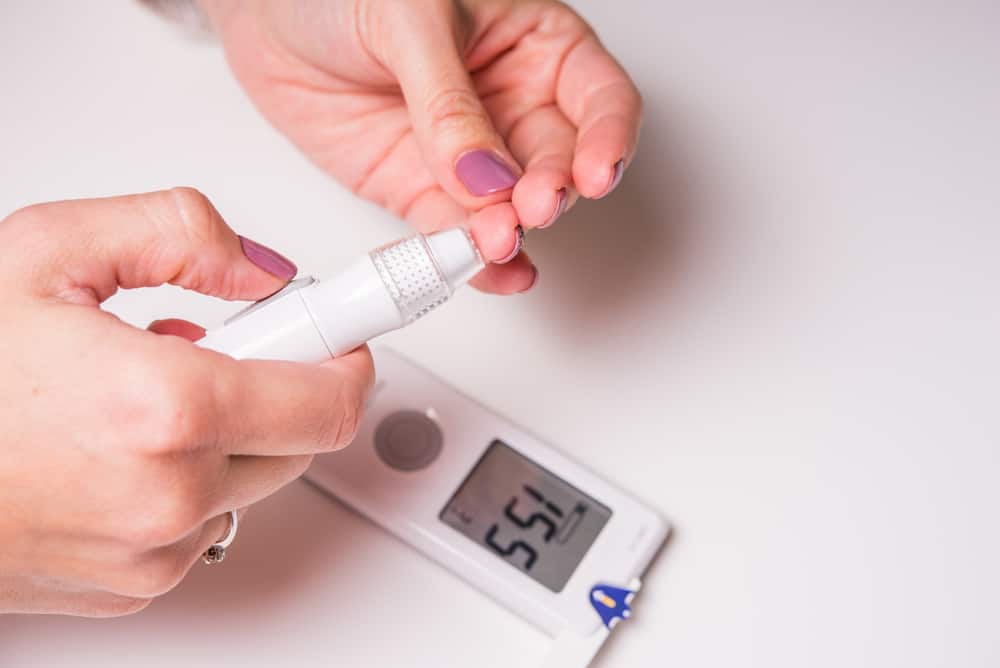
血液中的葡萄糖被稱為血糖,血液將葡萄糖帶到人體所有細胞中,提供人體所需能量。不過葡萄糖需要胰島素(Insulin)的幫助才能有效提供細胞能量,而當我們體內胰島素缺乏或功能不全,就會造成血糖過高,進一步造成糖尿病等其他嚴重問題。
血糖正常值是多少?血糖數值怎麼看?
健康檢查報告上面都會有血糖數值,是用來檢測一個人的血糖狀況,並用來診斷糖尿病。
一般來說,如果沒有紅字大多不用太擔心,不過相信許多人還是會關心自己血糖狀況是否正常、有沒有罹患糖尿病,但是血糖檢測報告上有太多中英文夾雜的陌生名稱,如果沒有醫療人員解釋真的不好懂。以下就帶你認識血糖檢測分析的項目和正常數值,讓你看懂自己的血糖檢查報告。(延伸閱讀:在家血糖檢測:血糖機操作步驟、測血糖的前後須知)

以上圖表整理的為三種最常見的血糖指標,大致上分為4個範圍: 低:血糖值偏低,可能要留意低血糖狀況。 正常:血糖數值正常。 前期:血糖偏高,進入糖尿病前期。(推薦閱讀:澱粉、碳水化合物這樣吃!控血糖5招遠離肥胖和糖尿病) 糖尿病:已是糖尿病診斷標準,建議就醫診斷治療。(推薦閱讀:第二型糖尿病|診斷與治療、第一型與第二型差別)
血糖正常值是多少? 飯前血糖(Glucose AC, mg/dL):正常數值70~99mg/dL
檢測空腹情況下血糖中的葡萄糖含量。正常情況下,身體會將澱粉類食物分解成葡萄糖,因糖尿病患胰島素的分泌異常,故導致血液中血糖數值過高。如果有胰臟炎的患者,檢驗數值也可能上升。(延伸閱讀:抗性澱粉減肥顧腸道!常見抗性澱粉食物這樣吃效果加倍)
飯後血糖(Glucose PC):正常數值70~140mg/dL
飯後2小時檢測血糖值,可用來輔助診斷是否有葡萄糖耐受不良的情況或是罹患糖尿病,如果有胰臟炎的人,數值可能會上升。 糖化血色素:正常數值4.2~5.7%
血色素是紅血球中的1種蛋白質,主要的功能是將氧氣帶到組織裡,並將二氧化碳帶離組織,讓葡萄糖可以附著在血色素上。而被葡萄糖附著的血素稱為糖化血色素(又稱糖化血紅蛋白,Hemoglobin A1C,簡稱 HbA1c、A1C),可用來評估近2~3個月的平均血糖控制狀況和治療效果。 糖化白蛋白:正常數值11~16%
糖化白蛋白(glycated albumin,簡稱 GA)可以呈現近2~3週血糖控制的狀況,並觀察短期血糖變化情況,比糖化血色素敏感,且不需要空腹檢測。但對於罹患影響蛋白質代謝的疾病,如腎臟疾病、甲狀腺疾病等,便不適合以此方式進行檢驗。
糖化白蛋白的數據依試劑和廠牌不同,各國數據也不盡相同,並不像糖化血色素,在國際上沒有統一準則。大家如果要計算的話,可參考 2018 糖尿病臨床照護指引提供的糖化白蛋白計算公式:糖化白蛋白 =(糖化血色素 -2.015)*4。 口服葡萄糖耐量測試50g(OGTT 50g):正常數值<140 mg/dL
此用於篩檢懷孕媽媽是否在懷孕期間罹患妊娠糖尿病,孕婦需要在喝完糖水後1小時檢測血糖值,若血糖 >140 mg/dL 代表有妊娠糖尿病。(同場加映:妊娠糖尿病的原因、症狀與預防|懷孕高血糖危害母嬰健康) 口服葡萄糖耐量測試75g(OGTT 75g):正常數值<200 mg/dL
先空腹8小時以上,抽1次血檢驗,在喝完糖水後的30分、60分、90分、120分再抽一次血檢驗。 喝完糖水後120分鐘及任一時間點,血糖值>200mg/dL 則為糖尿病 喝完糖水後120分鐘,血糖值在140~200mg/dL,表示為血糖耐受降低(Impaired glucose tolerance)
口服葡萄糖耐量測試100g(OGTT 100g):正常數值<200 mg/dL
可用來診斷妊娠糖尿病,抽1次血檢驗,在喝完糖水後的 30分、60分、120分、180分再抽1次血檢驗。(若喝完糖水後120分鐘及任一時間點,血糖值>200mg/dL則確診為妊娠糖尿病) 檢查血糖的次數和時間
如果你罹患糖尿病,將血糖值保持在目標範圍內非常重要。可能需要每天多次檢查血糖。即使沒有罹患糖尿病,我們也可能會發生血糖過低或過高而出現問題,所以建議保持健康飲食、規律運動,並遵循醫囑使用符合醫師開立的藥物,維持血糖正常。(同場加映:胸悶、焦慮、慢性疲勞是自律神經失調?這樣做找回健康)
以下為檢查血糖的頻率建議: 血糖控制不良或不穩定,建議每天檢查3~4次。 血糖控制良好的病人可以每週只檢查3~4次。 如果三餐前的血糖都接近正常的話,也要進一步檢查飯後2小時的血糖。 每1~2週,半夜3點測一次血糖,以防半夜低血糖不自知。
相關文章:認識糖尿病:原因、症狀、診斷、預防 飲食控制、穩糖產品雙管齊下,血糖穩定不飆升
穩定血糖的首要之務為控制飲食,包括定時定量、多吃高纖食物、少吃高糖、高熱量或高油食物,例如炸物、精緻糖、甜點、含糖飲料及酒類等,並且維持作息正常、多運動;除此之外,藉由服用穩糖產品,也可作為加強調節血糖之輔助,維持血糖值起伏穩定。
市面上有許多穩糖產品,近年最流行的成分為「苦瓜胜肽」。苦瓜胜肽為苦瓜成分之一,由多種胺基酸組成,屬於小分子蛋白質;研究發現,苦瓜胜肽能刺激胰島素分泌,幫助調節血糖、延緩血糖吸收,並促進新陳代謝,調節生理機能。
市售的苦瓜胜肽保健食品多為萃取並濃縮後的產品,相較於直接食用苦瓜,吸收率更高,身體利用率也更好,但相關產品百百種,應該怎麼挑才好呢?
可以留意挑選有「定量」的苦瓜胜肽保健品,仔細查看有無標示出萃取物中所含苦瓜胜肽的濃度,對於實際食用的胜肽含量才有保障;另外則是萃取技術,像是日本專利ConstanGI®超臨界萃取技術製作的產品,透過高達20倍的濃縮倍數,保留苦瓜胜肽最大程度的活性成分,有助調節血糖。民眾挑選時,建議也選擇添加肉桂、鉻及鋅的複方產品,都是對調節血糖有利的保健成分,像是美國專利Cinnulin PF®的肉桂萃取物、美國專利的鉻,在原料成分上取得專利,食用時也更安心,對於維持體內醣類正常代謝的功效也更有保障。
在測量完血糖後,若發現血糖偏高或常起伏不定者,除了著手飲食控制、調整生活之外,建議也能同步服用穩糖產品,提早保健、調控血糖;若已經診斷患有糖尿病者,請務必諮詢醫師,在醫師指示下,可搭配服用穩糖產品,維持身體機能。

 糖尿病酮酸中毒的症狀
糖尿病酮酸中毒的症狀 糖尿病酮酸中毒的診斷 尿液分析。 胸部X光檢查。 血液電解質分析。 血液檢驗以檢測量血糖值、血酮值及血酸濃度。 心電圖(Electrocardiogram)測量心電傳導及心臟節律。
糖尿病酮酸中毒的診斷 尿液分析。 胸部X光檢查。 血液電解質分析。 血液檢驗以檢測量血糖值、血酮值及血酸濃度。 心電圖(Electrocardiogram)測量心電傳導及心臟節律。
 兒童糖尿病6大原因 1. 肥胖
兒童糖尿病6大原因 1. 肥胖 體重過重是導致兒童罹患第二型糖尿病的危險因子之一。 3. 糖尿病家族史
體重過重是導致兒童罹患第二型糖尿病的危險因子之一。 3. 糖尿病家族史

 4. 隨機血糖
4. 隨機血糖 多運動
多運動 眼睛和腳部的神經病變,是糖尿病控制不良的常見併發症,詳細介紹請見:
眼睛和腳部的神經病變,是糖尿病控制不良的常見併發症,詳細介紹請見:

 補鉻對糖尿病有好處嗎?認識鉻的功效
補鉻對糖尿病有好處嗎?認識鉻的功效
 3. 多點正面能量、少點責備
3. 多點正面能量、少點責備

 第一型糖尿病的照顧與預防方法
第一型糖尿病的照顧與預防方法
 第二型糖尿病的症狀
第二型糖尿病的症狀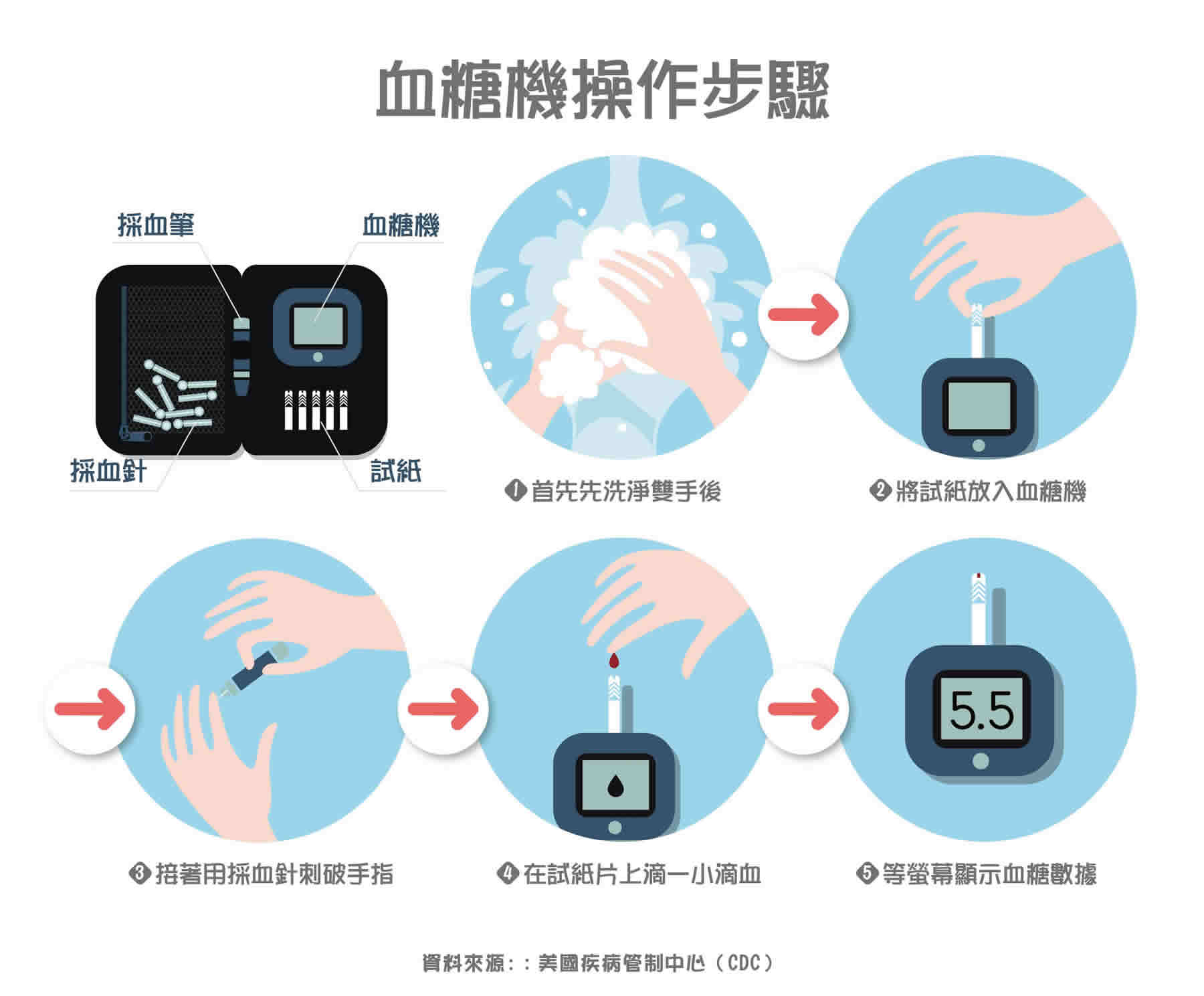 該如何自己測血糖?
該如何自己測血糖? 第二型糖尿病的治療方法
第二型糖尿病的治療方法