新冠肺炎(Covid-19)在台灣蔓延,疫情擴大之餘,保護自己的動作與知識可不能少。慢性腎病患者占台灣人口的10%,不算少數。對於這些腎臟功能不佳的國人來說,如果不幸感染新冠肺炎,其實會有更大的風險遭逢健康上的劇變,就讓《Hello健康》帶大家一起來了解新冠肺炎對腎臟病患者的影響。
洗腎病人更容易染疫
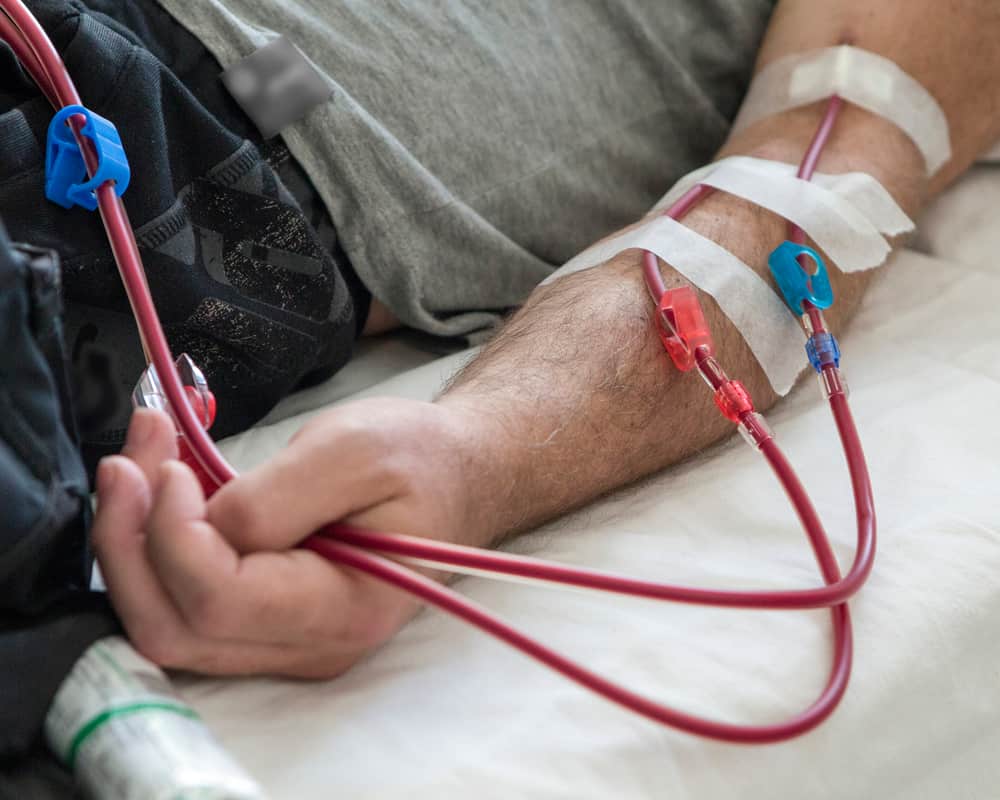
台灣是洗腎大國,而洗腎病友的免疫系統相對較弱,所以也更容易被各種致病性的微生物感染,包括引起COVID-19疫情的冠狀病毒。且洗腎病患1週需到醫院透析3次,一間洗腎室在執行透析治療時,含醫護病患及家屬動輒上百人,不但容易群聚且不容易保持社交距離。(延伸閱讀:什麼情況需要洗腎?5個慢性腎臟病常見 Q&A)
研究顯示,洗腎病患被被染 COVID-19的機率顯著高於一般族群,且染疫後的死亡率可能高達10-20%,腎友們不可不慎。 因應疫情醫院出招
由於最近疫情的社區傳播趨勢,許多基層洗腎中心為避免群聚感染,都暫停接收新的病人,所以這些病友只好往大醫院跑。基隆長庚醫院的腎臟科陳俊宇醫師受訪時表示,比較有規模的大型醫療院會採用下列幾種方式來杜絕院內透析單位的群聚感染:
確診病人或疑似確診病人在負壓隔離病房內洗腎。 若是負壓病房不足,或是有大量確診的透析患者,則會集中於同一時段與同一空間洗腎,例如集中在大夜班作業,以跟未染疫的患者作區隔。 讓確診患者來院洗腎時,走專用防疫通道進入病房,由身著全身防護衣的警衛引導。 由打過疫苗的醫師及護理師來照顧洗腎的患者,醫護人員身著全身防護裝備,含N95口罩、髮帽、面罩、防水隔離衣及鞋套等。 所有洗腎患者每週皆進行鼻咽拭子的抗原快篩,若呈現陽性,則進一步作核酸檢測來確認。
切記別因為疫情而延後了安排好的洗腎療程,必要時一定得跟醫師或護理員談談在新冠肺炎的影響下如何自保,以犧牲些微的不便來換取安全且優良的透析品質。(推薦閱讀:腹膜透析是什麼?腎臟病患在家也可以洗腎) 腎臟移植患者如何在疫情下自處?
腎臟移植的患者需要服用抗排斥藥品(Anti-rejection medicines),這些藥品會讓我們的免疫系統沒那麼活躍,對細菌、病毒的抵抗的強度也會減弱,不過千萬不要因為疫情升溫,就擅自減藥甚至停藥,抗排斥藥品在適當的劑量調整下,是可以兼顧免疫力和防止器官排斥的。(你應該要知道:洗腎怎麼洗?了解透析治療的準備及流程)
重點還是自身得加強防疫,才是杜絕病毒入侵的不二法門。對於自己的用藥有所疑慮,還是得請教醫師。若害怕群聚感染而沒有就醫的打算,也可以撥打所屬醫院藥劑部的電話來諮詢。(延伸閱讀:台灣洗腎人口多!認識腎臟功能與洗腎原因)
患有自體免疫性疾病,遇到新冠肺炎恐傷腎
所謂自體免疫性疾病,也就是本身的免疫系統,會攻擊自己的細胞、組織與器官。像是紅斑性狼瘡,乾癬屬於此類,這些自體免疫性疾病所產生的自體抗體會攻擊病人本身的腎臟。
罹患自體免疫性疾病的患者,可能會依病情給予免疫抑制劑這些藥物會降低免疫系統的活性,也讓身體更難以抵抗外界病毒、細菌的入侵。自體免疫性疾病的患者也不可因為疫情而擅自停藥,自己好好防疫為先,如果還有其他疑問,一定要請教醫師或是藥師,切勿聽信偏方。
新冠肺炎可能引發急性腎衰竭
研究指出,因為新冠肺炎住院的病人比非新冠肺炎住院的病人,有多1倍的機率罹患急性腎損傷,這也意味著更高的死亡風險。急性腎損傷也被當作是新冠肺炎重症患者的不良預後的指標之一,新冠肺炎有可能引發急性腎損傷的各種症狀,包括: 血尿(延伸閱讀:尿尿完檢查一下!10種尿液顏色看健康) 蛋白尿 少尿症 全身性水腫 敗血性休克
研究顯示,常人急性腎損傷的發生率為17%,其中約12%~15%的患者需要腎臟替代療法。腎臟替代療法包括:洗腎(血液透析、腹膜透析)與腎臟移植。而急性腎損傷的患者不僅住院時間較長,甚至更可能需要使用呼吸器維生,即便出院後,腎功能也不一定能完全復原。
要注意的是,由於新冠肺炎而引發腎臟相關疾病的患者出院後仍然可能需要注意腎功能低下的問題,所以建議定期就醫檢查。新冠肺炎的病人就算沒有嚴重的腎臟併發症,也有可能會因為發炎因子導致的免疫混亂,而引發後續的慢性腎絲球病變,如局部腎絲球硬化症。(推薦閱讀:腎臟病與你的距離——腎絲球過濾與腎功能關係)
如果出現了血尿、濁尿、泡泡尿、水腫或血壓上升,也務必立即就醫。只要是感染了新冠肺炎,不論是否造成急性腎損傷,後續都會有引發慢性腎病的風險。 腎臟病人防疫更要提升
防疫是全體老百姓的義務,在免疫能力較脆弱的族群,如老人、小孩、孕婦、三高患者、癌症患者、腎臟病患者更需特別注意。
病毒病雖不挑人傳染,但是脆弱族群會承受更高的感染風險及更嚴重的併發症,尤其是承受最高的群聚風險的常規洗腎患者,所以除了勤洗手、口罩就算在室內也得戴好戴滿、保持社交距離之外,沒有必要就別趴趴走!