
許多人都長過針眼,但對「霰粒腫」卻不太熟悉。霰粒腫經常與麥粒腫(針眼的正式名稱)混淆,兩者雖然只差一個字,但原因和症狀卻大不相同。
《Hello健康》為您介紹什麼是霰粒腫,說明霰粒腫與針眼的差異,分享如何治療與改善霰粒腫。
什麼是霰粒腫?霰粒腫的生成原因
霰粒腫(Chalazion)又稱瞼板腺囊腫。瞼板腺(Tarsal gland)又稱麥氏腺(Meibomian gland),是位於眼瞼周圍的皮脂腺,其分泌的油脂可減緩眼睛淚液的蒸發,讓眼球保持濕潤。若腺體出口堵塞,油脂便可能堆積在腺體內,逐漸形成霰粒腫。此外,瞼板腺的油脂分泌不足,也容易引發乾眼症(Dry eye syndrome)。(延伸閱讀:眼睛也要「加油補水」!乾眼症要吃什麼?補充6大營養素護眼不爆「乾」!)
 霰粒腫與麥粒腫(針眼)的差異?
霰粒腫與麥粒腫(針眼)的差異?
從名稱來看,麥氏腺似乎與麥粒腫有關,事實上兩者並無關連。霰粒腫和針眼主要差異在於:針眼是由細菌感染所引起,而霰粒腫則是瞼板腺堵塞所致。
兩者的症狀差異包括: 針眼通常長在眼瞼邊緣,霰粒腫則可能長在眼瞼內部。 針眼通常較痛,霰粒腫不太會引起明顯疼痛,僅可能於輕壓時的些許刺痛感。 霰粒腫離眼瞼邊緣較遠,若將眼皮翻開,可在結膜上看到腫塊。
霰粒腫症狀包含患部紅腫,或是眼皮腫脹所造成的視線模糊。但普遍來說,霰粒腫比較少引起整個眼皮或整個眼睛腫。
霰粒腫的4大好發族群
若您曾患過或具有以下疾病,發生霰粒腫的機率會較一般人高: 眼瞼炎(Blepharitis,或稱瞼緣炎) 脂漏性皮膚炎(Seborrheic dermatitits) 酒糟鼻(Rosacea,又稱玫瑰痤瘡) 糖尿病(Diabetes)
霰粒腫會自己消嗎?霰粒腫的治療方法
多數霰粒腫通常會在2~8週內痊癒,病患可透過用毛巾熱敷以此加快患部復原。首先,用乾淨毛巾浸泡熱水後擰乾,輕敷患部10~15分鐘,再次加熱毛巾進行同樣動作,一天約做3~5次。溫熱的毛巾可幫助疏通堵塞的瞼板腺,還可用洗淨的雙手按摩眼瞼,幫助膿液排出。
若霰粒腫嚴重影響生活或外觀或是遲遲不見改善,建議就診尋求醫師協助,以下為可能的治療方式:
注射類固醇:若眼瞼腫大的情形嚴重,醫師可能會注射可體松(Cortisone)是一種皮質類固醇(Corticosteroids),幫助患部消炎。 手術切除:若腫脹遲遲未消,醫師可能會考慮局部麻醉將囊腫刺破,清除內部膿液。 抗生素:若霰粒腫周遭組織出現感染,需服用抗生素治療。
請勿自行嘗試擠出或戳破霰粒腫,以免提高傷口感染風險。此外,在霰粒腫痊癒前,勿配戴隱形眼鏡。
 眼睛經常長霰粒腫要小心,恐是癌症!
眼睛經常長霰粒腫要小心,恐是癌症!
經常保養眼部並維持良好飲食作息,通常能避免霰粒腫的生成。若已接受手術治療,霰粒腫卻一再復發,便需注意是否為惡性腫瘤。常發生於眼瞼的癌症有基底細胞癌與瞼板腺癌等,建議進行組織切片檢查,及早發現才能及早治療。
5方法預防霰粒腫 勤洗手:經常保持手部清潔,不只可預防霰粒腫,也能減少罹患其他疾病。 妥善清潔隱形眼鏡:若戴的是日拋隱眼,請勿重複使用。清洗其他類型的隱形眼鏡時,請依說明仔細清潔,避免隱眼藏汙納垢。 經常洗臉與更換枕套:睡覺時的眼睛會閉上7~8個小時,加上側睡使枕頭與眼瞼接觸,這些因素容易讓油脂殘留而堵塞瞼板腺;因此,經常洗臉與更換枕套可降低油脂殘留的機率。 飲食清淡:少吃油膩食物以減少瞼版線的油脂堆積。 作息正常:熬夜容易讓內分泌失調,提高麥氏線堵塞的機率。

 頭頸癌分5種,致病原因和菸、酒有關
頭頸癌分5種,致病原因和菸、酒有關





 NTU立體圖檢查是什麼?
NTU立體圖檢查是什麼? 為什麼兒童視力檢查要點短效散瞳劑?
為什麼兒童視力檢查要點短效散瞳劑?
 過敏性結膜炎有5種
過敏性結膜炎有5種 眼睛過敏怎麼辦?過敏性結膜炎的治療方法
眼睛過敏怎麼辦?過敏性結膜炎的治療方法
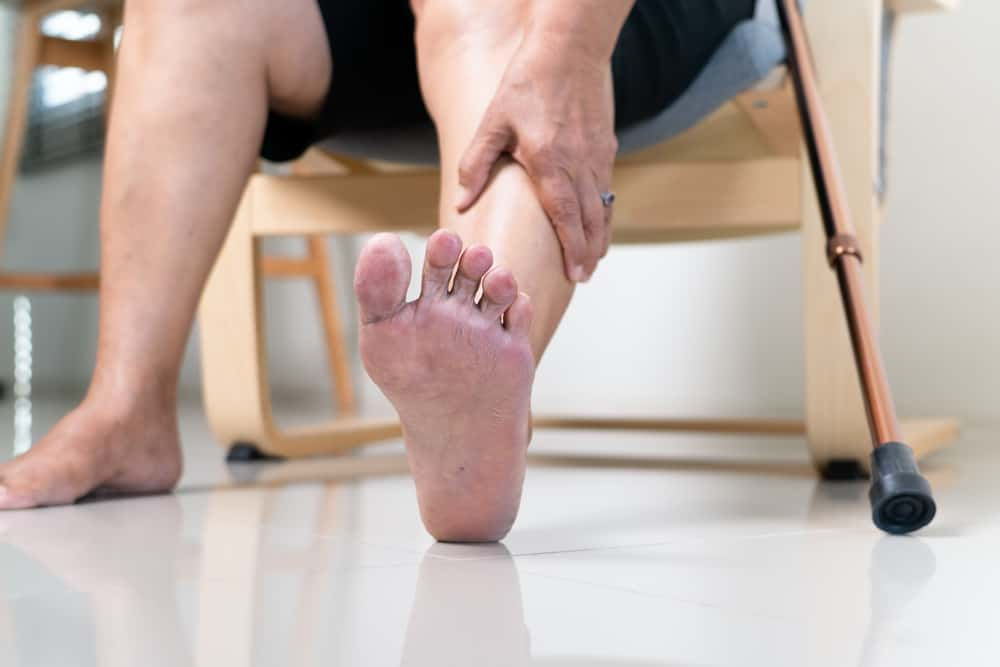
 成大醫院家醫部主治醫師林菀茹(成大醫院提供) 糖尿病足部病變原因為何?
成大醫院家醫部主治醫師林菀茹(成大醫院提供) 糖尿病足部病變原因為何?
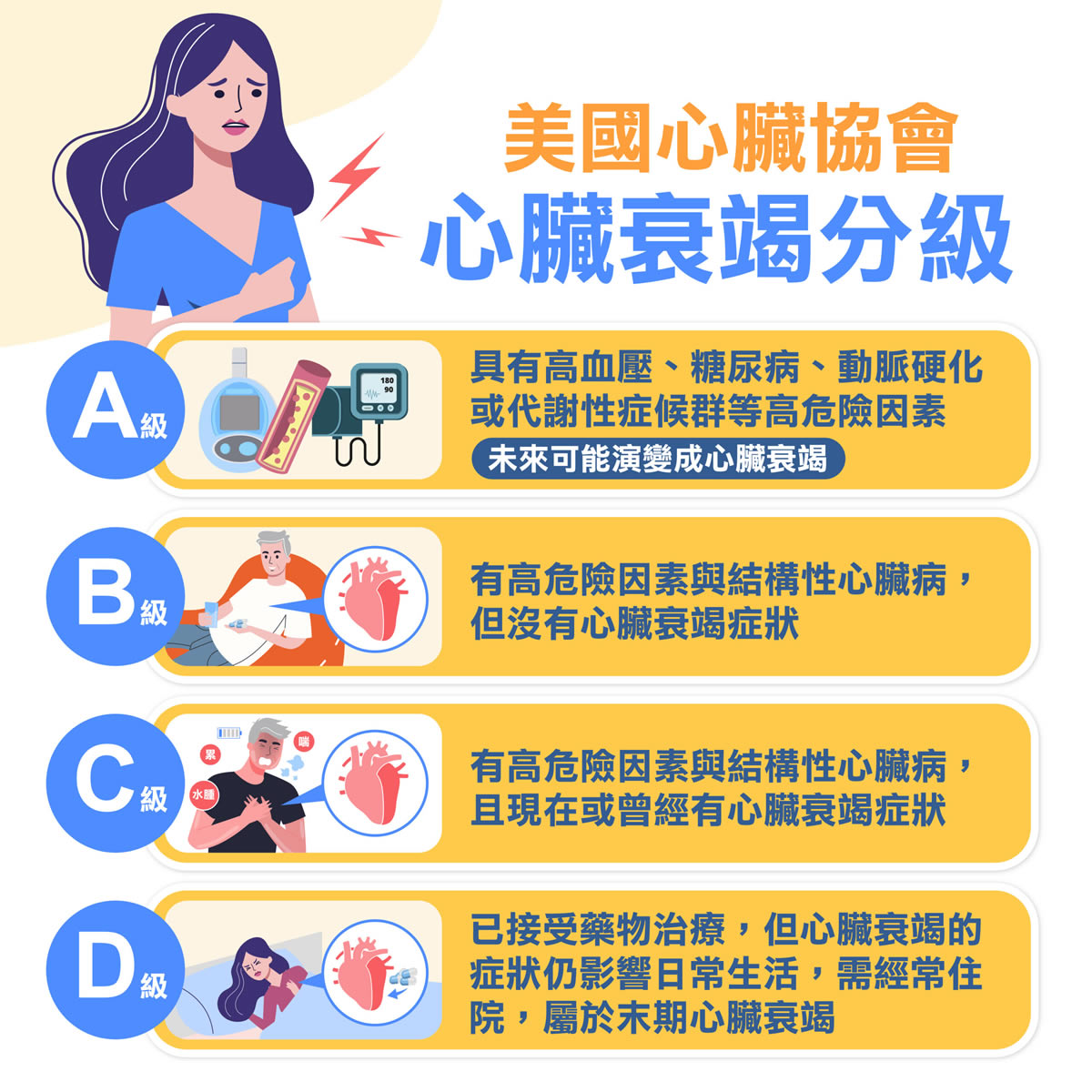 心臟衰竭第一線治療4大類藥物介紹
心臟衰竭第一線治療4大類藥物介紹