
什麼是老人斑?
聽到「老人斑」一詞,許多人都會誤認為這是老年人的專利,實際上它也可能出現在年輕人的皮膚上。
老人斑又可稱作脂漏性角化症,一般而言,脂漏性角化症如果沒有任何不適症狀就不需至皮膚科進行診療,但若為了美觀則可選擇藉由雷射等方式淡化斑點。 老人斑成因?認識脂漏性角化症
脂漏性角化症(Seborrheic keratosis)是相當常見的皮膚問題,好發年齡約在50歲左右,而隨著年齡增加,數量也會逐漸增多,所以此症才得名「老人斑」。
然而,若經常在戶外活動,卻未做好防曬工作,皮膚經過紫外線長期曝曬,也可能會提早出現老人斑。(推薦閱讀:夏天曬太陽皮膚發癢、起紅疹?小心紫外線引發光過敏!6大症狀你中了嗎) 皮膚有咖啡色斑點?老人斑的症狀說明
老人斑外觀通常會隆起,呈現米粒大小的粗糙模樣,厚度可達0.5公分高。
老人斑的顏色多為淡褐色、棕色或深黑色,儘管身體任何部位都可能會出現老人斑,但以胸部,背部,頭部、臉部及四肢為最常見的生長部位。
皮膚出現不明斑塊 盡早就醫檢查
絕大多數的老人斑與皮膚癌並無關連,但有些皮膚癌的早期症狀卻易遭輕忽或當成老人斑,而延誤就醫時機。
建議民眾若發現皮膚有邊緣不規則、顏色不均或快速隆起的黑斑、痣或斑塊,應盡早前往皮膚科就診,依據醫師的專業判斷,接受進一步的檢查。(推薦閱讀:皮膚長痣、長斑是皮膚癌前兆?皮膚癌初期症狀、檢測全解析)
如何去除老人斑最有效?4方法治療脂漏性角化症
由於脂漏性角化症並不會對人體造成危害,因此原則上可無須進行治療,但若有美觀的考量,患者可透過以下4種常見治療方式,去除老人斑:
液態氮冷凍治療(Liquid nitrogen cryotherapy):最常見的脂漏性角化症治療方式,透過以零下196度的液態氮冷凍病灶、再解凍的方式,來破壞皮膚上的病灶細胞,進而使病灶形成水泡,患者可能於治療過程中感受到短暫疼痛,但其疼痛仍較其他治療方式輕微,感染併發症的可能性也較低。 在治療過後,皮膚病灶上則會形成棕黑色的痂皮,待表皮細胞長好後,上面的痂皮便會脫落,露出粉嫩的新皮,而從治療到痂皮脫落的所需時間約1~3週。 化學燒灼法(Chemical cautery):化學燒灼法的治療費用較低,主要會先以35~50%的三氯醋酸(Trichloroacetic acid)塗抹於病灶上,隔天斑點上就會形成黑色的痂皮,約可於1週內脫落。之後,醫師會再開立消炎藥膏,供病患於痂皮脫落後塗抹,並搭配防曬乳或其他美白保養品,更有助於傷口癒合及預防老人斑再次生成。 銣雅各雷射(Nd-YAG Laser)治療:透過發射2種不同波長(532nm、1064nm)的雷射光至皮膚真皮層,以去除老人斑、雀斑等各類黑斑,而此種治療方式成本較為便宜,缺點為治療時會引起破皮出血、紅腫、疼痛、結痂等情形,可與醫師討論過後再考慮是否進行雷射。 脈衝光治療(Intense pulsed light):脈衝光屬於非侵入性治療,主要以多種波長照射,使皮膚組織吸收到特殊光線後,遭到破壞或重組,以達到除斑功效,經過治療後皮膚不會有明顯發紅結痂的症狀出現,但需配合一定的療程,一般約3週治療1次,標準療程為6次。

防曬做得好 老人斑不上身
想保有好膚質,預防脂漏性角化症早早找上門,建議民眾出門應先擦好防曬乳,白天出門後記得撐陽傘,且盡量避免於早上11點至下午3點之間外出為佳。
此外,從事戶外運動或處於室內照得到太陽的地方時,由於身體可能會大量出汗,所以也應勤擦防曬乳或穿著長袖衣褲阻擋紫外線,才可有效降低並延緩老人斑生成。(推薦閱讀:紫外線防護係數UPF是什麼?夏日防曬衣服挑選4大重點)

 狐臭的人通常有哪些特徵?
狐臭的人通常有哪些特徵? 有狐臭怎麼辦?看哪科?狐臭4大治療方法一次看
有狐臭怎麼辦?看哪科?狐臭4大治療方法一次看
 蕎麥茶的5大功效
蕎麥茶的5大功效
 一直想尿但沒尿?尿滯留症狀說明
一直想尿但沒尿?尿滯留症狀說明 尿滯留治療:放鬆肌肉搭配導尿管引出餘尿
尿滯留治療:放鬆肌肉搭配導尿管引出餘尿


 3方法診斷腎絲球腎炎
3方法診斷腎絲球腎炎
 藥物治療
藥物治療

 肌酸酐過高、過低恐致這些病
肌酸酐過高、過低恐致這些病 如何降低肌酸酐?4招改善肌酸酐指數過高
如何降低肌酸酐?4招改善肌酸酐指數過高
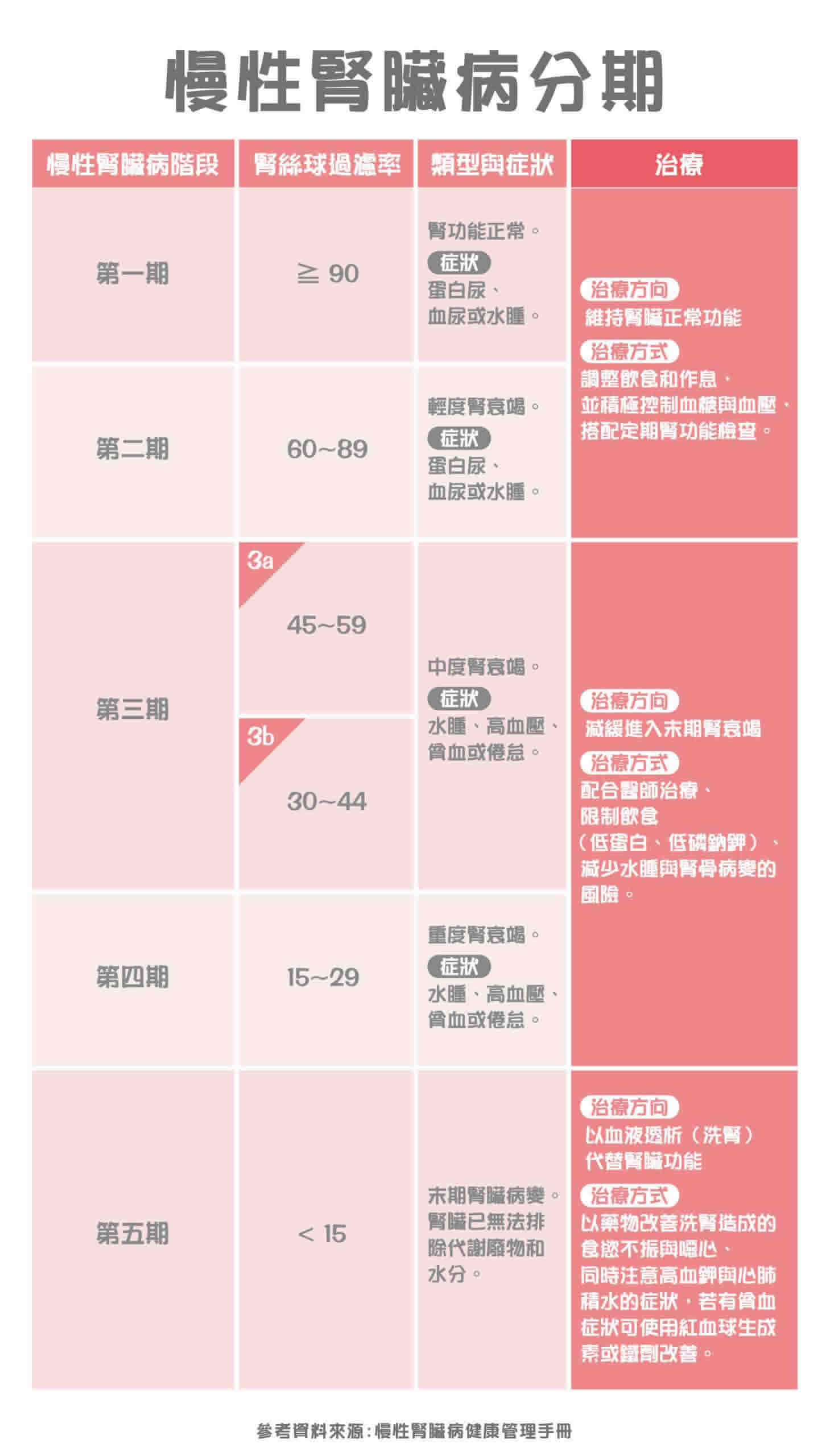 腎絲球過濾率下降的可能原因 年齡:腎絲球過濾率隨著年紀越來越大,也會逐漸降低。一般來說,年紀過了30歲之後,每年腎絲球過濾率就會逐漸遞減、減少0.8~1。 體型:腎絲球過濾率大多與體重成正比。所以體重輕的成年人的腎絲球過濾率會比體型高大的成人低;然而,這並不意味吃得越胖、腎功能就越好,相反來說,肥胖反會增加腎臟病發的機會。(延伸閱讀:
腎絲球過濾率下降的可能原因 年齡:腎絲球過濾率隨著年紀越來越大,也會逐漸降低。一般來說,年紀過了30歲之後,每年腎絲球過濾率就會逐漸遞減、減少0.8~1。 體型:腎絲球過濾率大多與體重成正比。所以體重輕的成年人的腎絲球過濾率會比體型高大的成人低;然而,這並不意味吃得越胖、腎功能就越好,相反來說,肥胖反會增加腎臟病發的機會。(延伸閱讀: 肌酸酐廓清率即時反應腎功能
肌酸酐廓清率即時反應腎功能