
尿失禁(Urinary Incontinence)是一種症狀,有許多疾病會導致其發生。根據國際尿控協會(International Continence Society)的資料,尿失禁的定義為下泌尿道功能障礙,無法經意識控制而漏尿,是可被察覺的,會造成個人社交或衛生方面的困擾。一說到尿失禁,許多人會直接聯想到老人,但其實尿失禁可能發生在各個族群,本文將詳細帶你認識尿失禁。
尿失禁原因?認識人體控制尿的機制
人體的下泌尿道包括膀胱、內括約肌、尿道、外括約肌及骨盆肌筋膜等結構,當膀胱儲存尿液時,膀胱的逼尿肌在乙型交感神經接受體(β Adrenergic receptors)的作用下維持放鬆,且內括約肌在甲型交感神經接受體(α Adrenergic receptors)的作用下收縮,中樞神經系統也會協調兩者,達到儲存尿液的作用。
而「排尿」動作必須結合神經系統與膀胱、尿道、骨盆肌肉等,才能順利完成。當人想要排尿時,人的意識會控制外括約肌放鬆,搭配副交感神經,幫助調控膀胱的逼尿肌收縮,如此一來,膀胱就會排空尿液。
不論是在儲尿或排尿階段,只要這一連串的任何一個環節出錯,就可能導致排尿控制出現功能障礙,發生尿失禁的現象。 尿失禁的常見原因
造成尿失禁的原因很多,可以先大致分成暫時性尿失禁和長期的尿失禁。(推薦閱讀:尿失禁的治療與預防:凱格爾運動練骨盆底肌) 暫時性尿失禁
指的是因為飲食、藥物或其他醫學狀況刺激膀胱,讓你一直跑廁所。有些飲食有類似利尿劑的作用,如: 飲食:咖啡因、含酒精或無酒精飲料、氣泡水、甜味劑、巧克力、辣椒和柑橘類水果。 藥物:治療心臟疾病或高血壓的藥物、鎮定劑或肌肉鬆弛劑。 其他醫學狀況:泌尿道感染(Urinary tract infection, UTI)、便祕、譫妄症(Delirium)或萎縮性陰道炎(Atrophic vaginitis)。
長期的尿失禁
長期的尿失禁可能是因為較嚴重的疾病,或是身體狀況改變所引起的,例如: 懷孕 生產 年紀漸長 更年期(Menopause) 動過子宮切除術 攝護腺肥大(Enlarged prostate,或稱前列腺腫大) 攝護腺癌(Prostate cancer,又稱前列腺癌)(同場加映:攝護腺癌:發展緩慢、早期症狀不明顯) 尿路結石 神經失調
尿失禁種類與症狀
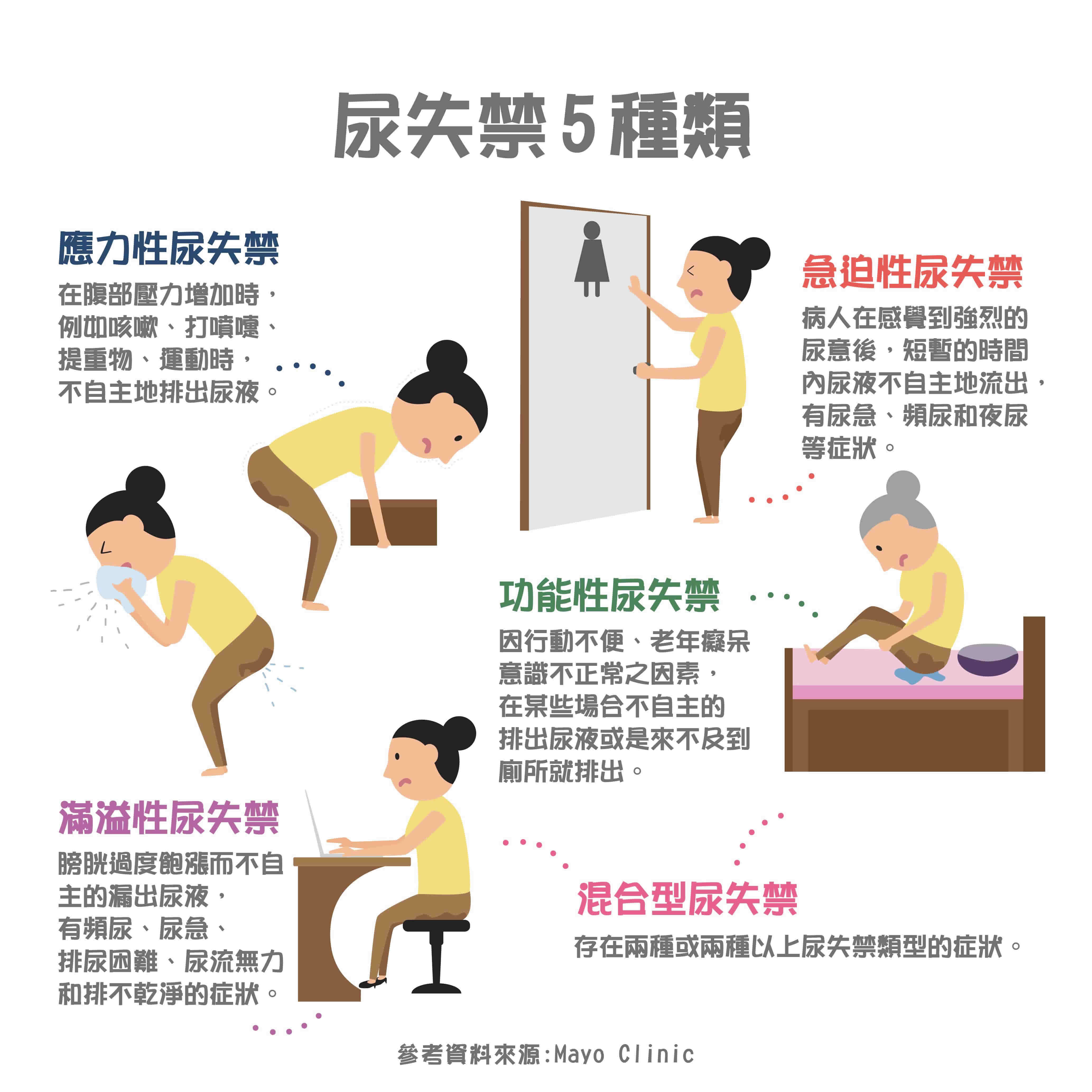
尿失禁大致可以分成五個種類,造成原因也不盡相同:
1. 應力性尿失禁(Stress incontinence):在腹部壓力增加時,例如咳嗽、打噴嚏、提重物、運動時,患者會不自主地排出尿液。
致病原因包含: 患者因為老化、多產或手術等原因,造成骨盆肌肉及支撐構造無力。 肥胖、懷孕時的子宮變大等因素,造成腹腔內壓力增加。
2. 急迫性尿失禁(Urge incontinence):患者在感覺到強烈的尿意後,短暫的時間內,尿液即不自主地流出,且有尿急、頻尿和夜尿等症狀。致病原因如:
大腦皮質無法控制逼尿肌收縮,如中風、癡呆、腦瘤、薦骨以上脊髓病變。 膀胱過度受刺激:如膀胱過動症、膀胱炎、膀胱腫瘤等。 長期插尿管造成膀胱容積變小。 攝取大量咖啡因、酒精或液體而導致急迫性尿失禁。
3. 滿溢性尿失禁(Overflow incontinence):膀胱過度飽漲而不自主的漏出尿液。主因為神經傳導路徑的損傷,造成膀胱功能異常,稱之為神經性膀胱。患者會有頻尿、尿急、排尿困難、尿流無力和排尿不乾淨的症狀。致病原因如:尿道狹窄、攝護腺肥大造成的膀胱出口阻塞。
4. 功能性尿失禁(Functional incontinence):因行動不便、老年癡呆、意識不正常之因素,在不當的時間與地點不能控制地排出尿液,或來不及到達廁所而形成尿失禁。(延伸閱讀:飲食運動皆有效!5招預防阿茲海默症)
5. 混合型尿失禁(Mixed incontinence):存在兩種或兩種以上尿失禁類型的症狀。
 尿失禁併發症
尿失禁併發症
可別以為尿失禁只會影響排尿,尿失禁也可能會引起其他併發症,如: 皮膚問題:尿失禁會造成皮膚紅癢、起水泡或潰瘍,甚至皮膚感染。 泌尿道感染:尿失禁可能引發重複泌尿道感染。 心理層面:尿失禁很可能會對心理方面造成影響,比如自卑、憂鬱等,甚至會影響到人際和社交關係。 尿失禁高風險族群
可能會增加尿失禁的風險包含: 性別:女性較男性尿道短,容易有尿失禁的狀況。 年紀:年紀愈大,膀胱和尿道的肌肉就會愈鬆弛,增加尿失禁的風險。 過重:過重會增加對膀胱的壓力,也會壓到周邊的肌肉,過重的人就可能在打噴嚏或咳嗽的時候漏尿。 抽菸:菸草會增加尿失禁的風險。 家族病史:如果近親有尿失禁的狀況,特別是急迫性尿失禁,則會有較高的機率會有尿失禁的情況。 其他疾病:糖尿病或神經系統疾病也都可能增加尿失禁的風險。
尿失禁診斷方式
醫師可能會先問診,包含詢問患者過去的病史、目前使用的藥物、有無出現尿失禁的症狀等。並觀察病患的排尿日誌,如飲水量、漏尿量、失禁發生時機等。醫師也會透過理學檢查和實驗室檢測,診斷患者是否是尿失禁,也可以排除是否為其他泌尿系統的問題。 理學檢查:包括心智身體狀況及神經泌尿系統檢查,評估病患的運動、感覺神經機能及神經反射等,也可能會進行排尿後餘尿檢測(Post-void residual urine,簡稱 PVR)。 實驗室檢測:尿液檢查、膀胱鏡檢、尿動力學檢查、護墊測漏試驗。

-01.jpg)


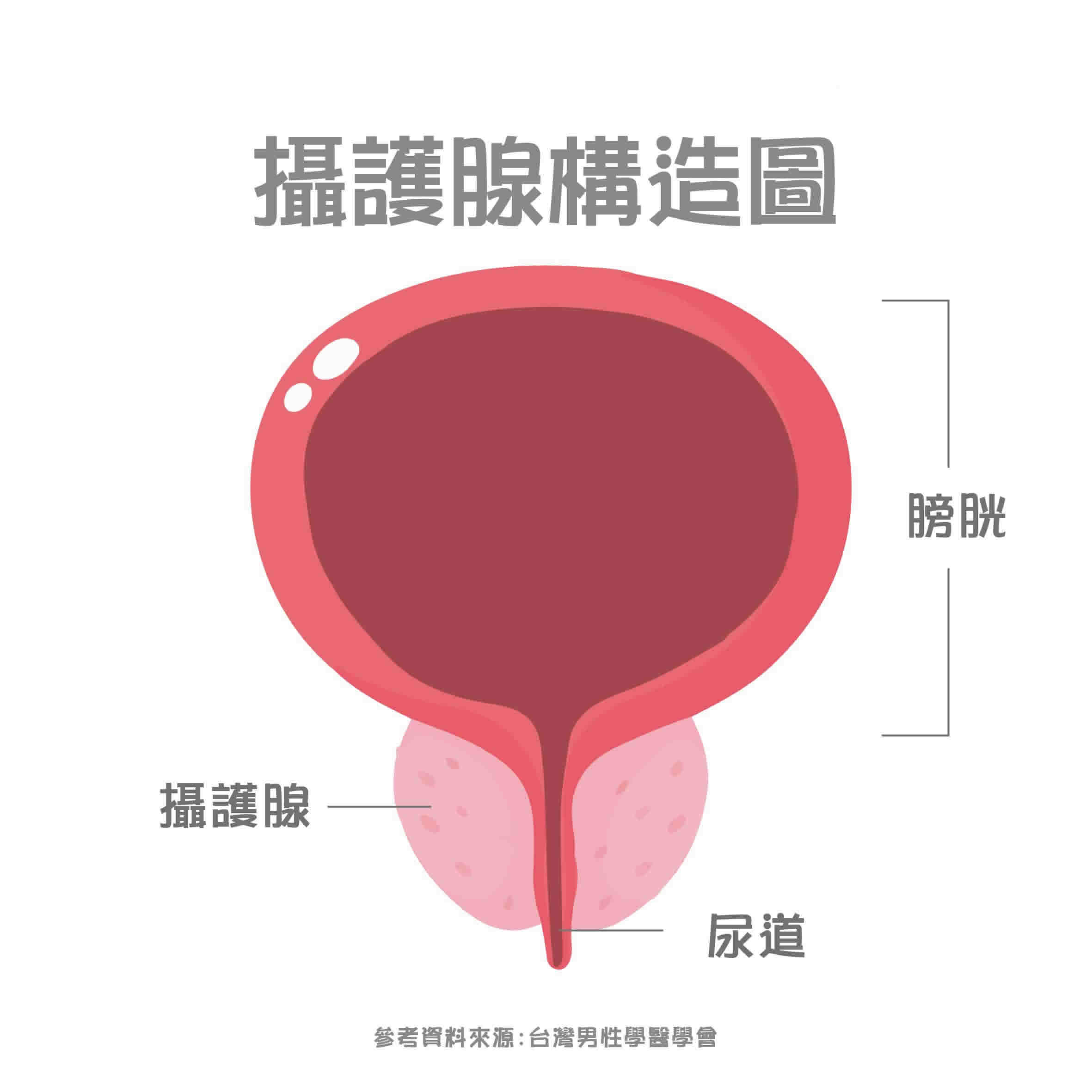 攝護腺(前列腺)的功能
攝護腺(前列腺)的功能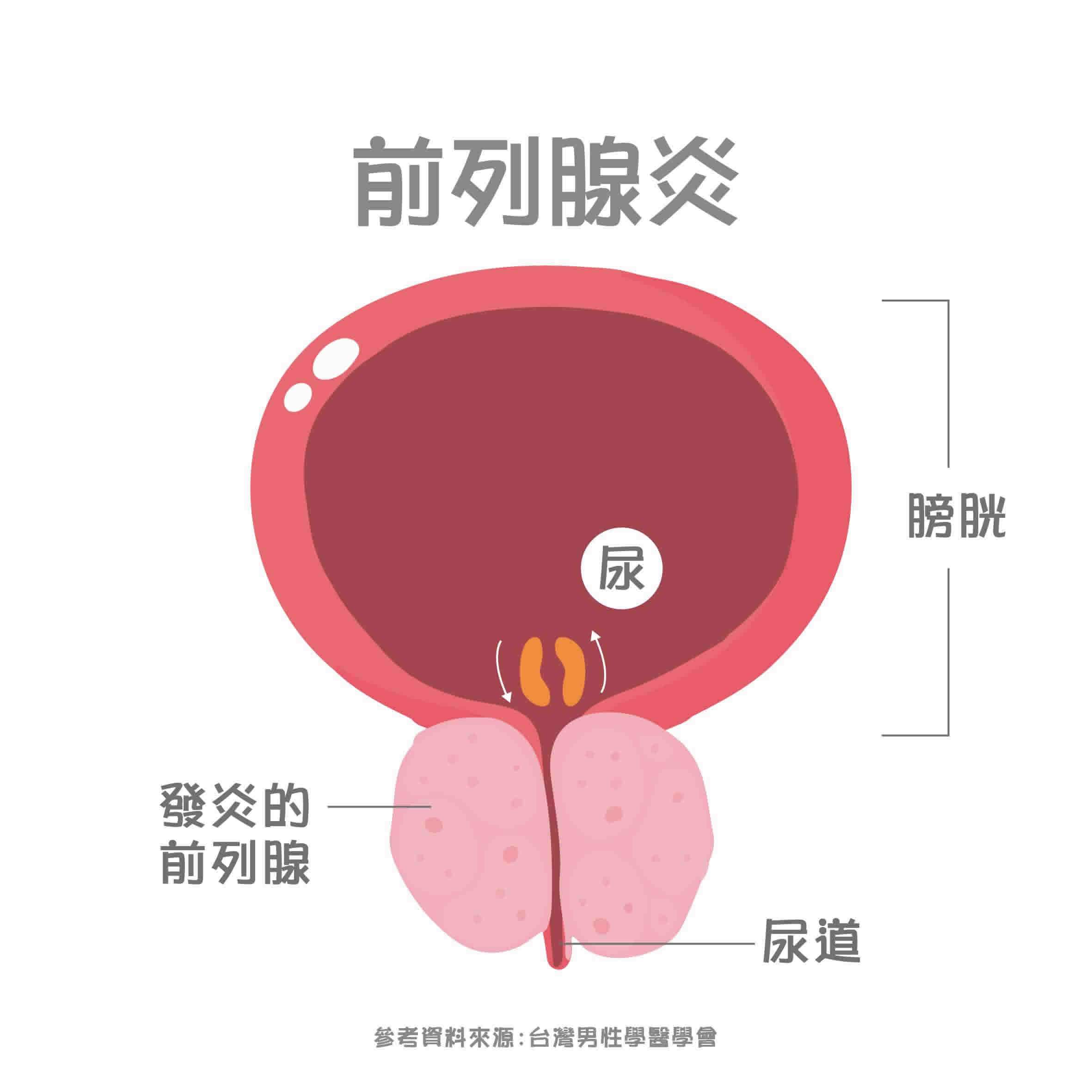 攝護腺炎(前列腺炎)
攝護腺炎(前列腺炎)


 膀胱過動症的診斷
膀胱過動症的診斷
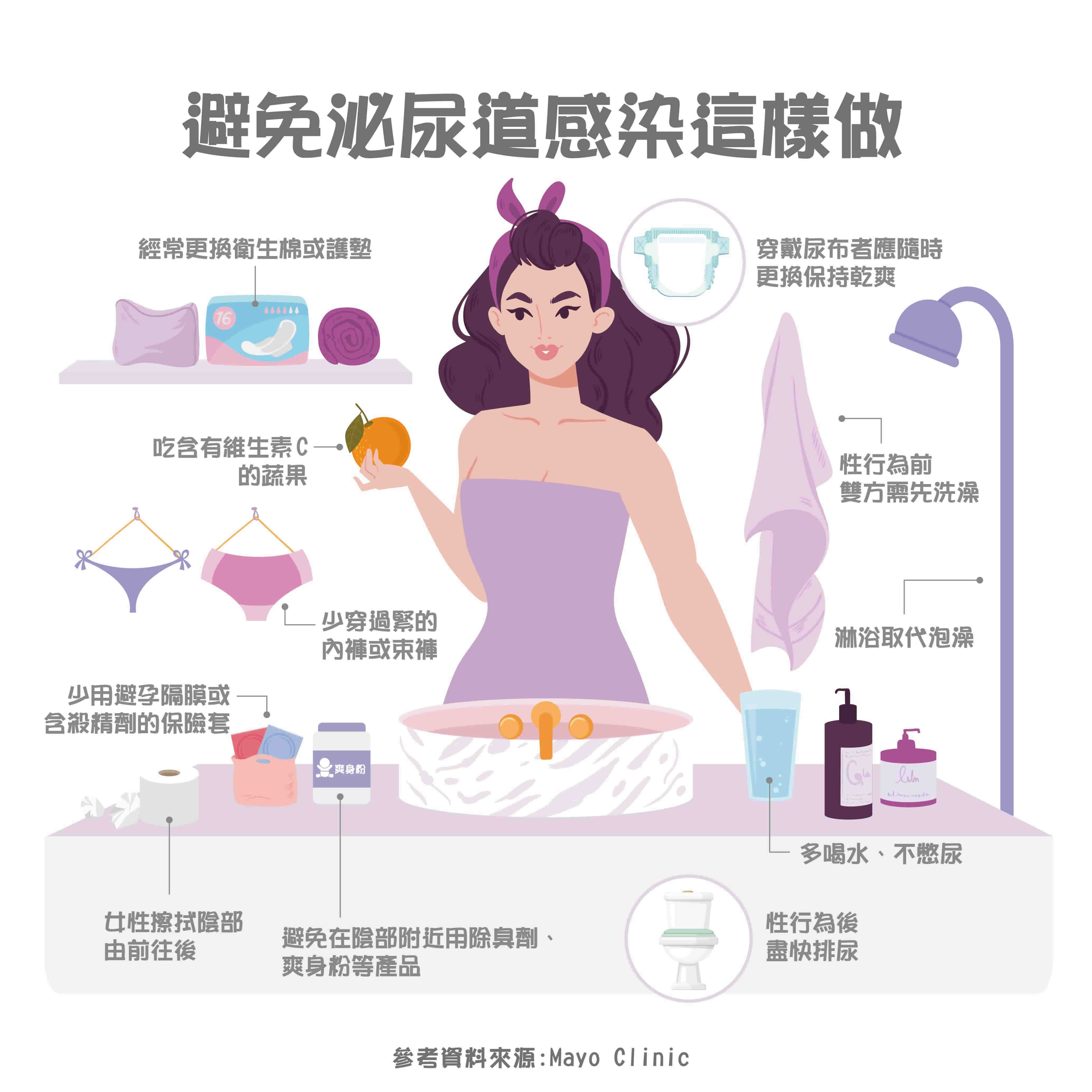 預防泌尿道發炎感染
預防泌尿道發炎感染

 其他可能引發頻尿的疾病與危險因子
其他可能引發頻尿的疾病與危險因子 細菌感染引發的頻尿症狀需透過抗生素治療。 頻尿的治療方法
細菌感染引發的頻尿症狀需透過抗生素治療。 頻尿的治療方法
 尿路結石症狀 腎結石症狀
尿路結石症狀 腎結石症狀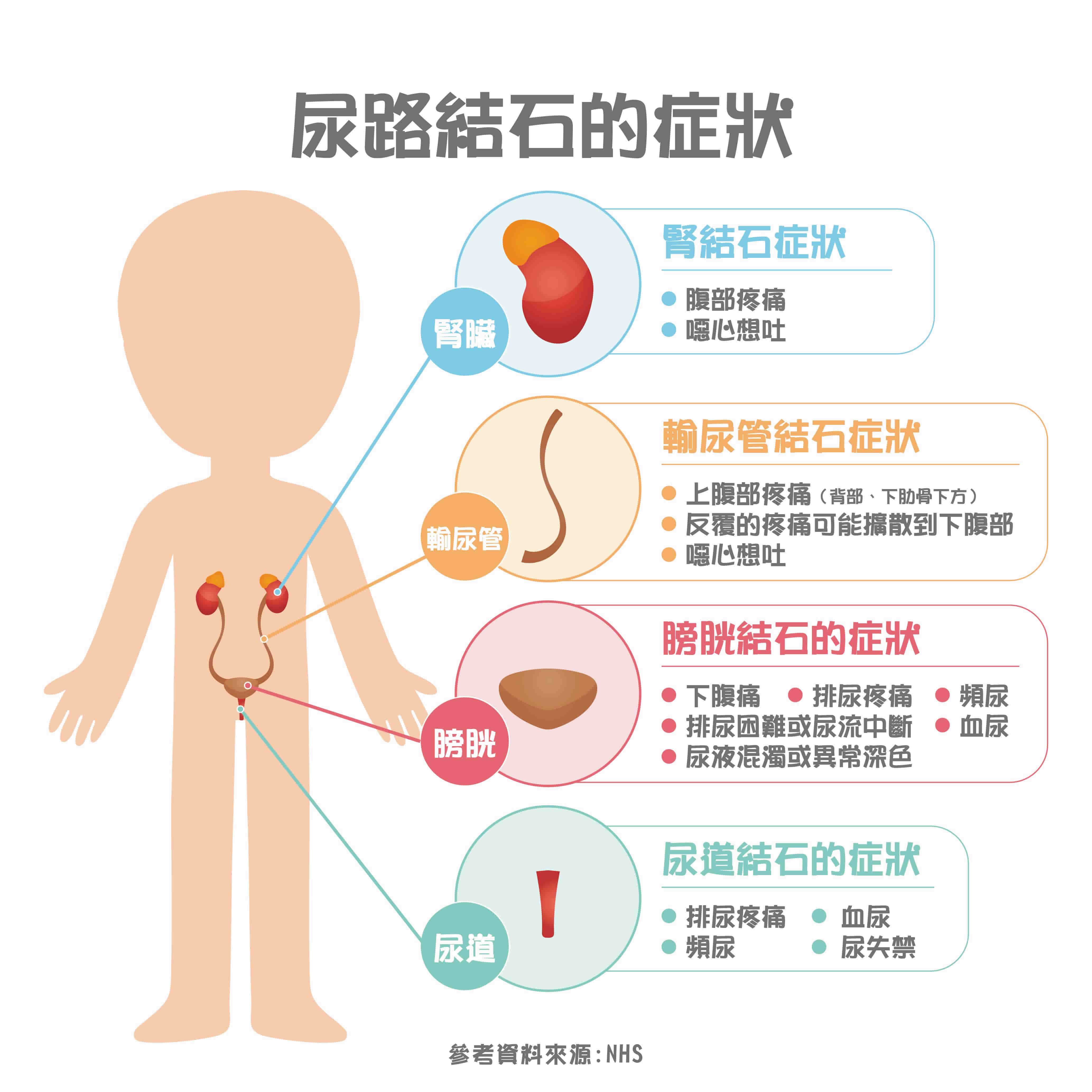 尿路結石診斷與檢查
尿路結石診斷與檢查 5招預防尿路結石,不怕腎結石、尿結石! 1. 喝大量的水
5招預防尿路結石,不怕腎結石、尿結石! 1. 喝大量的水
 行為治療
行為治療 改善漏尿靠凱格爾運動
改善漏尿靠凱格爾運動

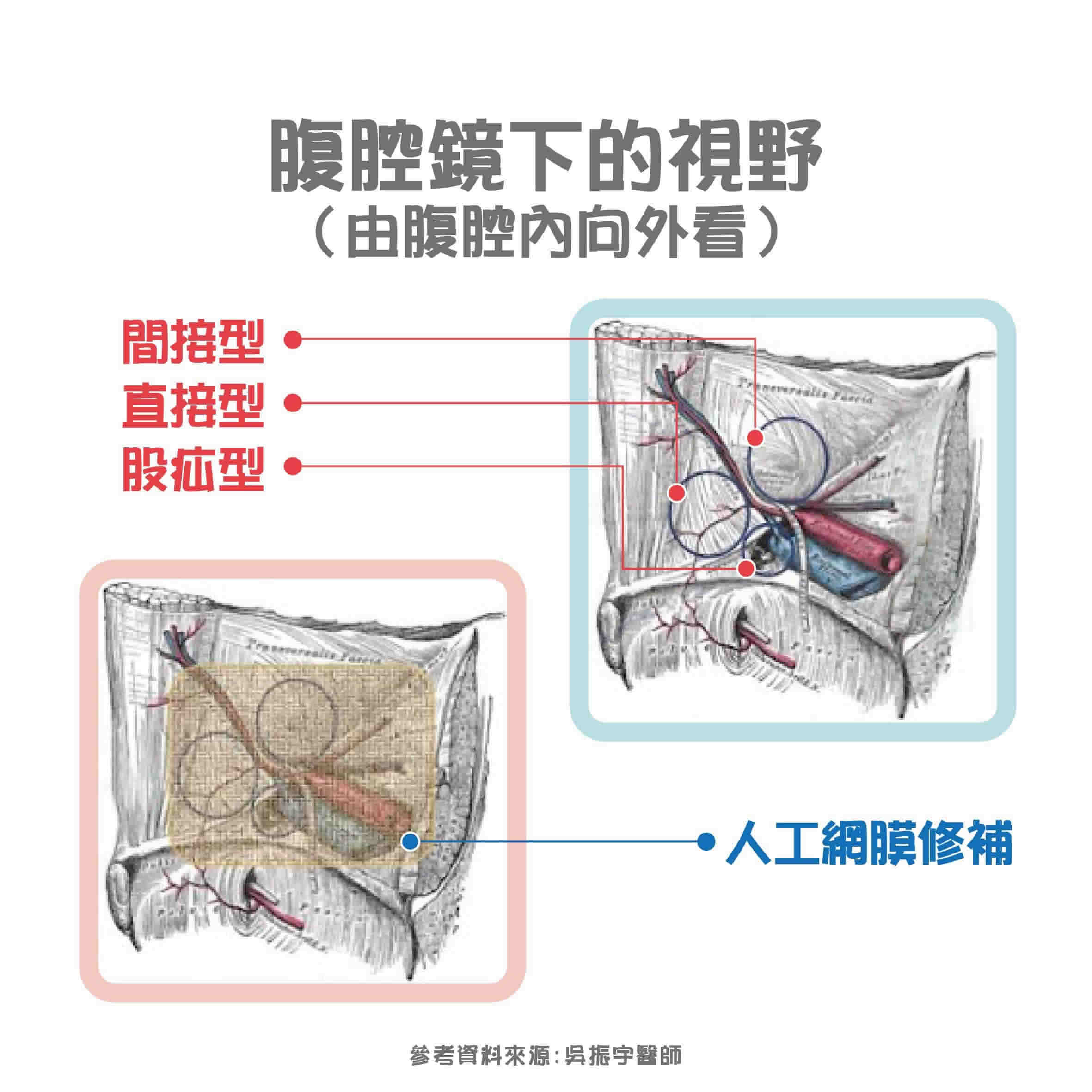
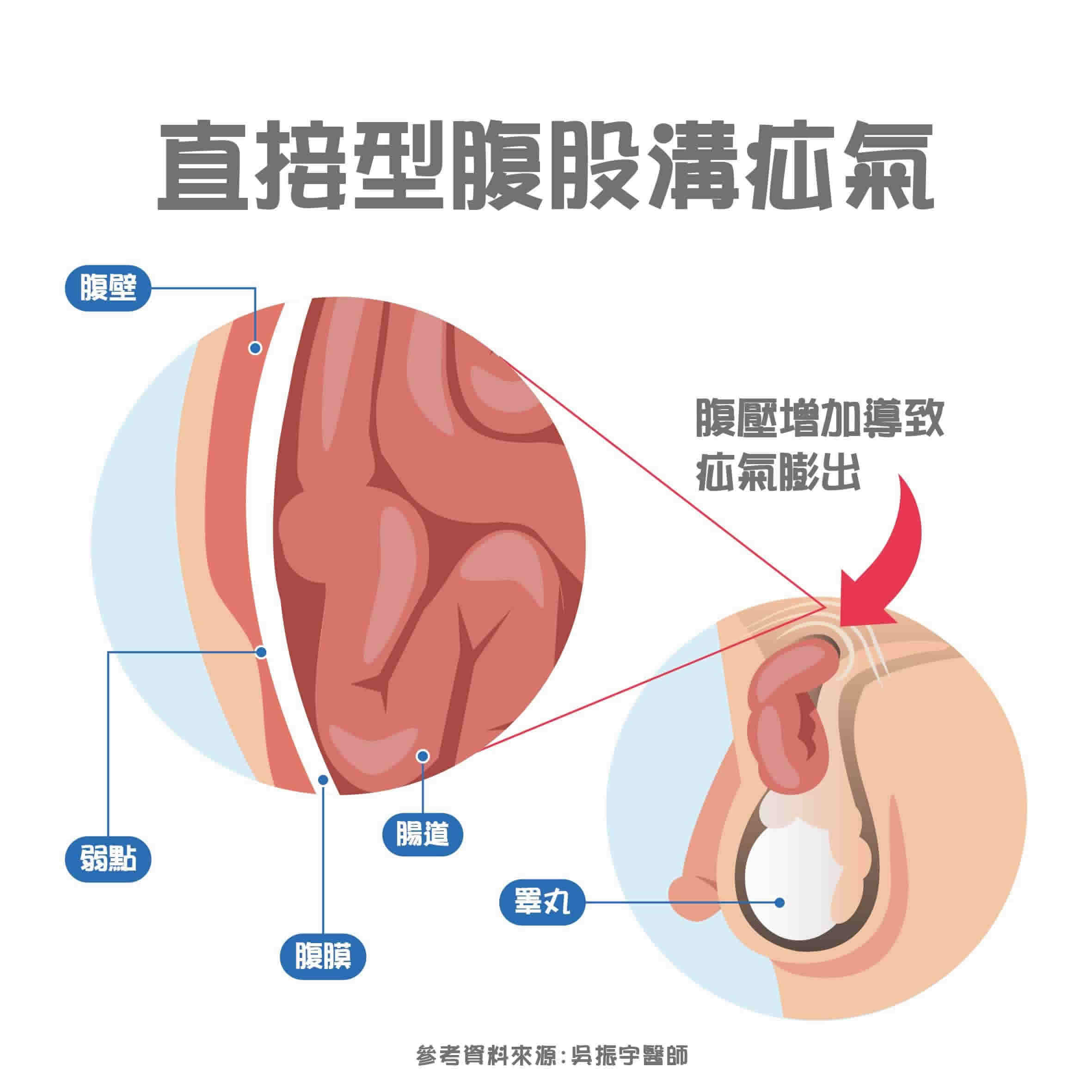 腹股溝疝氣手術方式
腹股溝疝氣手術方式