
下咽癌屬於頭頸癌的一種,發生率僅次於口腔癌、口咽癌;由於症狀與耳鼻喉疾病相似,容易忽略或誤診,因此發現時經常都是晚期。
《Hello健康》帶您了解下咽癌的症狀、原因、治療方法、後遺症及存活率。 下咽位置在哪裡?
咽(Pharynx)是一條連接口腔、鼻腔、食道和氣管的圓錐形通道區域,位於消化道和呼吸道的交會處,是發聲的重要器官。在臨床醫學上,依據前方對應的部位,咽通常分成3部分: 鼻咽(Nasopharynx)
口咽(Oropharynx) 下咽又稱喉咽(Laryngopharynx),位於口腔、氣管與食道的交接處,由梨狀窩、後咽壁和環狀軟骨後區等3個構造組成;研究指出,約70%的下咽癌生長於梨狀窩區域。 下咽癌是什麼?
下咽癌(Hypopharyngeal Cancer)顧名思義就是原生於下咽的惡性腫瘤,好發於55~70歲的男性,主要的致病原因包含抽菸、過量飲酒及嚼食檳榔,這些不良嗜好也可能引發食道癌或其他種類的頭頸癌,所以經常與下咽癌同時發生。
研究指出,約有20%的下咽癌病人同時患有食道癌,相關性極高;此外,人類乳突病毒也是造成下咽癌的可能原因之一,不過在頭頸癌中,人類乳突病毒與口咽癌的關聯性更高。
 頭頸癌分5種,致病原因和菸、酒有關
頭頸癌分5種,致病原因和菸、酒有關
依據癌症原發部位不同,頭頸癌可分為口腔癌、鼻咽癌、口咽癌、下咽癌及喉癌等。(延伸閱讀:頭頸癌是什麼?有哪些症狀?速懂頭頸癌的種類、原因及治療)
根據統計,超過75%的頭頸癌患者病患有抽菸、喝酒的習慣,因此抽菸、喝酒已被證明會造成頭頸癌。 每天抽1包菸,罹患頭頸癌的機率高於未抽菸者2倍 每天喝酒,罹患頭頸癌的機率高於未喝酒者約2~3倍 每天抽菸及喝酒持續20年,罹患頭頸癌的機率增高到近40倍
此外,台灣特有的嚼檳榔文化,也被證實與口腔癌的罹患有關,故減少抽菸、喝酒、嚼檳榔,是避免頭頸癌的第一步。
下咽癌原因
下列風險因子也可能導致下咽癌:
飲酒 嚼檳榔 抽菸 營養不足 長期胃食道逆流所造成的慢性刺激 缺鐵性吞嚥困難(PVS)
有風險因子並不意味一定會得癌症,如果您認為自己可能有罹癌風險或出現以下症狀,建議向醫生諮詢。 下咽癌早期有哪些症狀?下咽癌症狀一覽
下咽癌早期症狀不明顯,常見包括耳朵痛、喉嚨痛(治療後仍持續痛)及咽喉異物感等,因此常與上呼吸道感染、慢性咽喉炎等耳鼻喉科疾病混淆;隨著腫瘤長大,病患會產生頸部腫塊、吞嚥困難、聲音沙啞、呼吸喘鳴及體重減輕等症狀。
下咽癌的症狀: 口臭 咳血 耳朵痛 吞嚥困難 呼吸困難 咽喉異物感
頸部淋巴結腫大 聲音變沙啞(末期癌症) 喉嚨痛(治療後仍持續痛) 吞嚥困難或疼痛(通常會因拒絕進食而導致營養不良和體重減輕)
下咽癌檢查方法 1.理學檢查
醫生藉由喉反射鏡或軟式纖維喉內視鏡,檢查腫瘤位置、侵犯的範圍及聲帶運動的情形;對頸部進行觸診,確認癌症是否轉移至頸部淋巴結。 2.影像學檢查
透過頭頸部的電腦斷層檢查(CT)及核磁共振(MRI),檢查下咽癌的侵犯及轉移程度,為目前最常用的檢查方法;有時會輔以胸部X光或電腦斷層檢查,確認有無肺部轉移;肝臟超音波、全身骨骼掃描的檢查,則可排除肝臟和骨骼轉移的可能性。 3.咽喉顯微直視鏡檢查
在全身麻醉時,經顯微直視喉鏡採集組織標本做病理切片檢查,並可標記的腫瘤位置、範圍,作為手術時的依據。 4.食道鏡及氣管鏡檢查
下咽癌的病患原則上都需接受食道鏡的檢查,確認癌細胞向下侵犯的範圍,以及有無第二處食道原發癌存在的可能性;此外,若懷疑氣管受癌細胞侵犯時,也需做氣管鏡來確定。 下咽癌治療
下咽癌的治療,主要有手術治療、放射治療,以及化療合併放射線治療等方法。 1.手術治療 部分咽喉切除術
下咽癌早期,癌細胞尚未侵犯到真聲帶或環狀軟骨侵,可施行此種手術;僅切除腫瘤,仍可保留喉部,發聲、呼吸及吞嚥等機能都不會在術後受到太大影響。 全咽喉切除術
下咽癌晚期,喉部通常已被癌細胞侵犯,因此喉部也需要一併切除;全喉切除後,下咽部的缺損可直接縫合,或以組織瓣來重建吞嚥道;術後病患的呼吸道、吞嚥道即分離,進食時仍由口,呼吸則由位於胸骨上緣的氣管造口進行。
全咽喉切除術後,病患發聲將會有所不便,但仍可靠輔助方法發聲。 頸部淋巴結清除手術
若癌細胞轉移至頸部淋巴結,便可能需同時進行此種手術,一併治療頸部;然而,一旦癌細胞轉移至有頸部淋巴結,預後通常較不理想。 2.放射治療(俗稱電療)
下咽癌若早期發現,有機會使用放射治療將癌細胞殺死,但由於發現時,通常都是第三期以上,因此一般來說都需合併放射治療及化療同時進行。
放射治療也用於下咽手術後病理報告發現有危險因子時的追加治療。 下咽癌放射治療後遺症 第1~2週:皮膚會出現輕微紅斑 第2~3週後:紅斑顏色逐漸變深並發癢 第3~4週後:乾性脫屑、膚色更暗沈等 第4~5週後:可能會導致濕性脫屑、皮膚潰瘍等現象,若患者隨意搔抓,易併發細菌感染,甚至可能被迫需要中斷放療,延長療程的時間。 3.化療及標靶治療
化療除了會與放療合併進行外,也常用於根治性或緩和性治療: 根治性化療:先注射藥物使腫瘤初步縮小,再搭配後續的手術或放射線治療。 緩和性化療:用於癌症末期,目的是減緩腫瘤出血、呼吸道阻塞等症狀,而非治癒癌症。 4. 標靶治療
標靶治療屬於化療的一種,可更精確地殺死腫瘤細胞,減少傳統化療藥物的毒性及副作用。目前的標靶藥物無法證實能夠單獨用於治療下咽癌,通常會併用其他傳統治療方式,例如放射治療。 下咽癌的轉移與存活率
研究指出,發現罹患下咽癌時,70%的病患都已轉移到頸部淋巴結,20%的病患則會出現遠端轉移,常發生的位置依序為肺部、骨骼及肝臟等部位。
醫學文獻指出,下咽癌3年的平均存活率為30~60﹪,5年的平均存活率為25~30﹪;但若為第一期或第二期,存活率可高達80-90﹪。
 唾液腺癌3大治療方法 1. 外科手術
唾液腺癌3大治療方法 1. 外科手術
 急性骨髓性白血病的診斷方法
急性骨髓性白血病的診斷方法 標靶藥物提升高齡患者存活率
標靶藥物提升高齡患者存活率
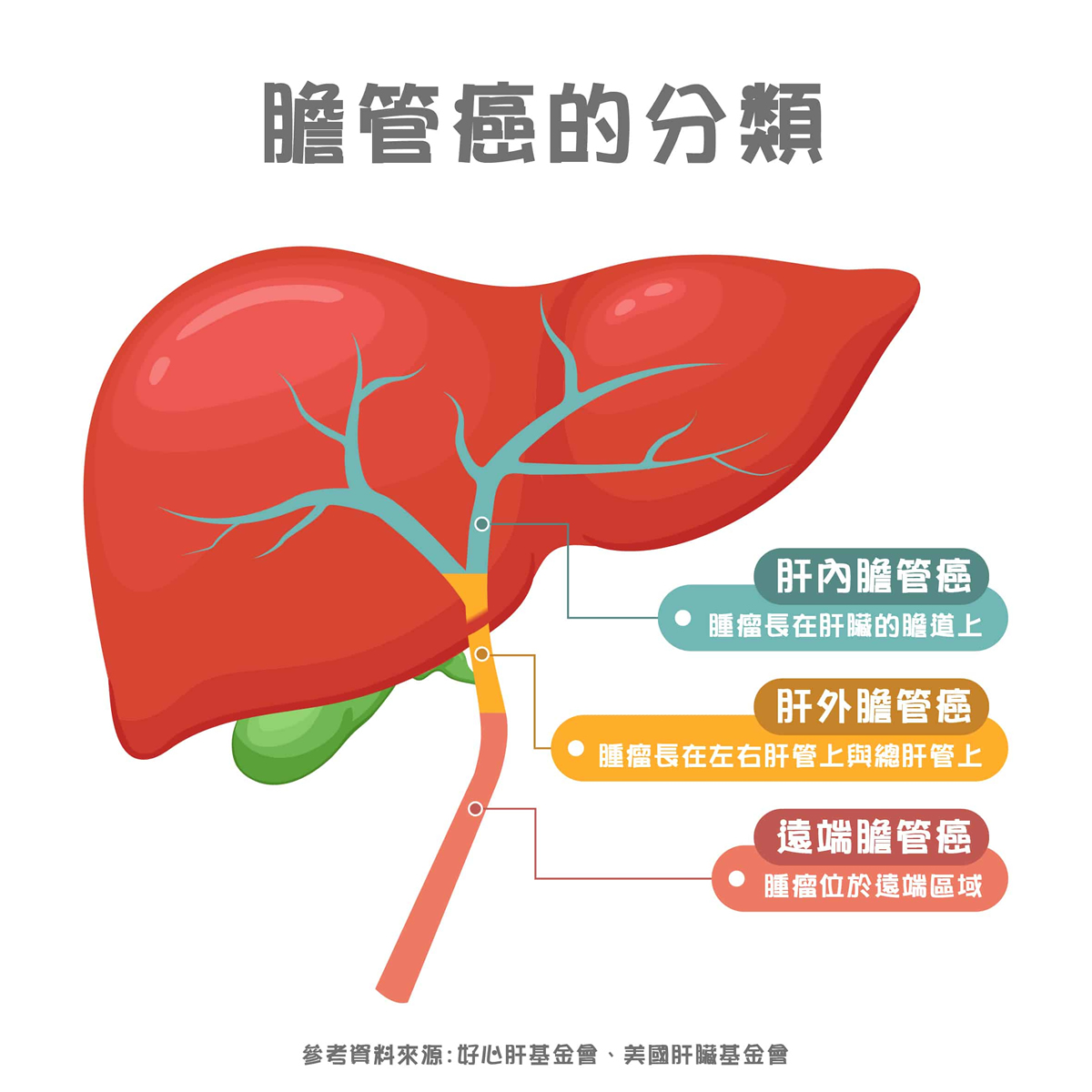 膽管癌患者為何出現黃疸?
膽管癌患者為何出現黃疸?
 罹患非何杰金氏淋巴瘤的原因
罹患非何杰金氏淋巴瘤的原因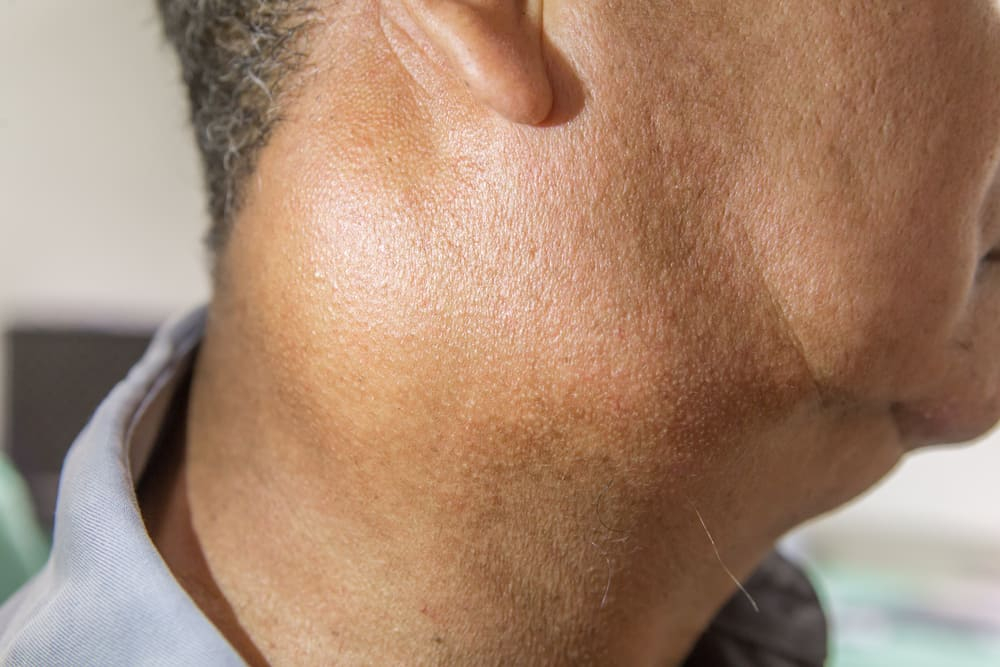 淋巴癌分期:第一、二、三、四期
淋巴癌分期:第一、二、三、四期
 淋巴癌的初期症狀與先兆
淋巴癌的初期症狀與先兆 為什麼會罹患淋巴癌?淋巴癌原因說明
為什麼會罹患淋巴癌?淋巴癌原因說明
 淋巴癌該看哪一科?
淋巴癌該看哪一科?
 淋巴癌第四期能活多久?非何杰金氏淋巴瘤的存活率
淋巴癌第四期能活多久?非何杰金氏淋巴瘤的存活率

 黑色素瘤的診斷
黑色素瘤的診斷