「痛不欲生」常被用來形容生理或心理疼痛的難受程度, 醫師表示,帶狀疱疹及引發的併發症是最難處理的慢性疼痛類型之一,有人穿衣一碰到衣服或風一吹都會感到無比疼痛,有些患者甚至無奈哀訴「我不怕死,但怕痛」,醫師提醒,年紀老化及免疫力低下是最高風險的族群2,應注意攝取均衡營養、保持良好作息、多運動,並諮詢醫師是否須施打疫苗,才是預防帶狀疱疹、遠離疼痛威脅的最佳方式。
《Hello健康》邀請嘉義長庚紀念醫院皮膚科主任何宜承,帶您深入了解帶狀疱疹的成因、症狀、高風險群、治療方式,以及如何預防以降低風險,避免惡化成為慢性疼痛,甚至引發不必要的後遺症。 每3人就有1人在一生中會罹患帶狀疱疹2
帶狀疱疹是由水痘病毒再次活化引起的疾病,通常會在體內潛伏多年後再次發作2,主要症狀為疼痛、灼熱感和皮膚上帶狀分布的紅疹2,常見於中老年人和免疫力低下的人群中。帶狀疱疹還可能會導致嚴重的後遺症,如疼痛持續、面神經麻痺等,極少數的病患甚至失明2。
根據統計,每3人就有1人在一生中會罹患帶狀疱疹2,因為許多台灣民眾都得過水痘,身上已有水痘病毒潛伏;至於什麼時候發作?何宜承說,20至40歲民眾雖少見,但還是會有;至於50歲以上,隨著年齡增長,罹病風險也愈高。2
何宜承說,一般人最常見的發作情況之一就是生活作息失調導致免疫力出問題1,5,例如有人為準備考試壓力大,照顧家人蠟燭兩頭燒,或者同時工作又準備搬家,結果就發作了。
何宜承表示,臨床上看過無數患者,有人在連續假期前一天發病,經過診治,連假過得還不錯;有位患者則是在連假第一天發病,送急診又未能得到及時診斷,以致連續假期泡湯;帶狀疱疹雖然不是致命的疾病,但確實會對許多人造成生、心理及生活困擾8,9,10,例如有人在國外旅行前3天突然發病,但10幾萬旅費已付,就會有產生許多問題。 皮蛇症狀3階段
「皮蛇很痛」是許多帶狀疱疹患者的心聲,其實在不同階段,患者的疼痛程度與疼痛感受都是有所不同的,以下介紹帶狀疱疹3種階段症狀: 初期:皮疹出現前
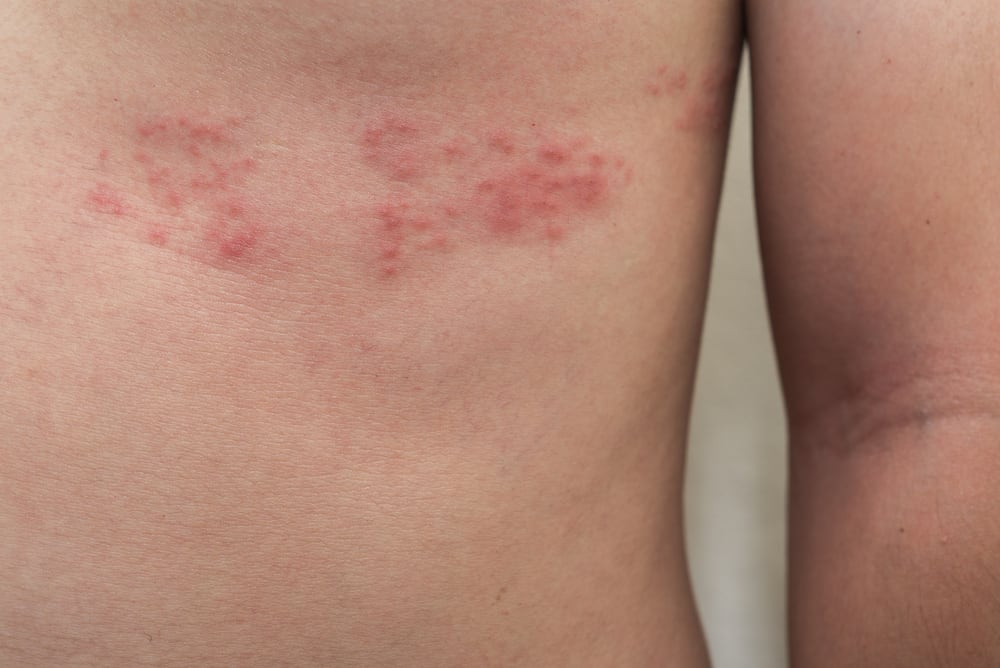
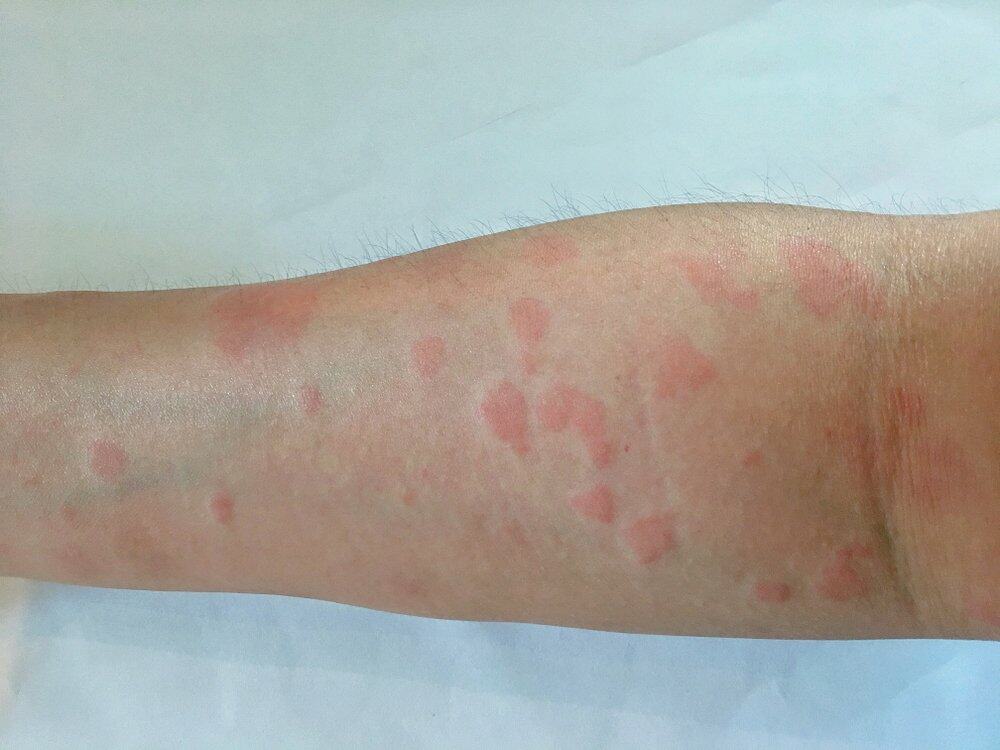
常見在身體單側或臉部出現酸麻、抽痛,有些人會有燒灼的感覺,也可能同時出現像感冒的頭痛、疲憊或是輕微發燒。2
數天後:皮疹出現
出現皮膚紅疹,接下來會進展成水泡,再進展為膿皰2。何宜承說,9成帶狀疱疹患者都會經歷不同程度的疼痛,其中又分成皮膚痛及神經痛2種,皮膚的痛是因為起水泡,所以會脹痛;神經痛是因為神經受到傷害,變得很敏感,在英文稱為Touch Pain,也就是「一碰就痛」,有些人甚至連穿衣服就會痛。 治療或自行痊癒後
皮膚症狀痊癒後,約10~18%病人仍持續疼痛長達數月或數年,又稱為帶狀疱疹後神經痛(Postherpetic neuralgia,PHN)」,也是帶狀疱疹最常見的併發症2。何宜承說,帶狀疱疹最嚴重的併發症就是帶狀疱疹後神經痛,用「痛不欲生」來形容疼痛程度是最為貼切。
何宜承指出,一般帶狀疱疹發作後6週,皮膚症狀經治療後應該會好轉,神經痛可能會較慢恢復,但如果超過6週仍感到神經痛,可能就罹患帶狀疱疹後神經痛;至於這種疼痛情況會拖多久?何宜承說,一般中位數約2至3個月,也有可能一拖就3、4年甚至5年之久。
皮蛇很痛怎麼辦?帶狀疱疹治療
帶狀疱疹在不同病程階段,也有不同的治療方式,帶狀疱疹的治療有3個主要目標:治療急性病毒感染、治療與帶狀疱疹相關的急性疼痛,以及預防帶狀疱疹後神經痛,以下各階段治療的方法: 發作前72小時 抗病毒藥物
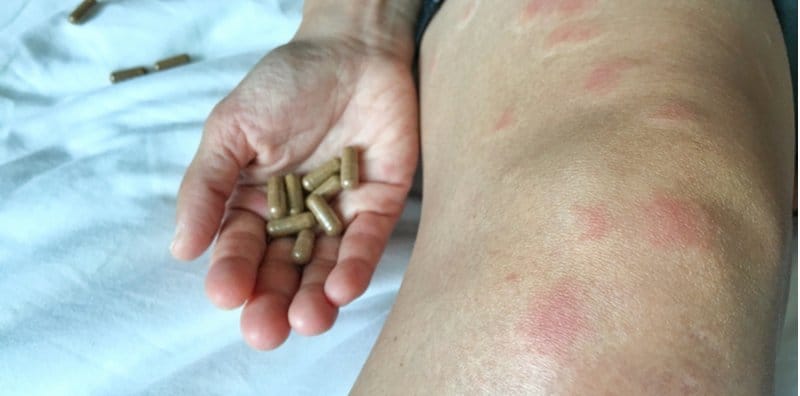
醫師可能會開立口服抗病毒藥物2,縮短病程、降低疼痛並有效抑制病毒的繁殖並預防併發症;何宜承也提醒,服用抗病毒藥物需要多喝水,以免傷害到腎臟。 急性期2~3週 抗病毒藥物、藥膏
針對帶狀疱疹急性期,何宜承指出,除了上述提到的抗病毒藥物外,為了讓水泡快點乾,通常也會開立外用藥膏2;若水泡不小心破了,則會透過抗生素治療。在此同時,患者須依照醫師指示塗抹藥膏,保持傷口乾淨,預防感染;若不小心弄破,除了須擦藥膏,還需要使用敷料或紗布保護傷口,以避免感染與傳染給他人。 止痛藥:Acetaminophen、低劑量類固醇2
何宜承說當皮疹出現伴隨的皮膚痛、神經痛,通常會先使用安全性較高的止痛藥,如Acetaminophen,若患部腫得特別厲害,例如長在臉上,腫到眼睛看不到,或是長在耳朵附近,壓迫到神經會造成顏面神經麻痺,就會開一點低劑量類固醇。 帶狀疱疹後神經痛 止痛藥、藥膏、止痛貼片及抗癲癇藥物
何宜承說發病後6週後,若還再痛就是帶狀疱疹後神經痛。約10~18%患者有疱疹後神經痛2,治療原則上是適度止痛,醫師會依照疼痛的程度以及患者的身體狀況選擇合適治療方式,特別是評估肝、腎功能,選擇適合的止痛藥。
帶狀疱疹後神經痛常見的治療方法包括:口服止痛藥、局部塗抹藥膏,到專門針對神經痛的止痛藥皆可開立,較新劑型的止痛貼片2,3,也可提升病患的生活品質。何宜承也補充,若患者疼痛太嚴重,則會透過一些抗癲癇藥物2,3進行治療,不過要注意的是,此類藥物容易引起皮膚過敏。
何宜承特別提醒,民間偏方常有所謂「斬皮蛇」,其實對控制病情並無幫助;有些患者誤信偏方,貼在很脆弱、潰爛的皮膚上,後來惡化到甚至皮膚已爛成一個窟窿,反而讓病情更加惡化。 帶狀疱疹的高危險族群
帶狀疱疹常見的高危險族群如下: 50歲以上4 癌症患者4 風濕免疫疾病患者5 作息不規律或壓力大5 服用免疫製劑4
何宜承提醒,服用生物製劑會使免疫力會下降,使得到帶狀疱疹的風險提升,像是服用 JAK 抑制劑7也容易造成帶狀疱疹。 帶狀疱疹預防
帶狀疱疹一年四季都可能發病,何宜承說,當春、秋季節轉換,氣溫忽冷忽熱時,身體對疾病和感染的免疫力容易降低,常是帶狀疱疹容易發作的時機,他建議,最好的預防方式,主要還是透過提升免疫力及接種疫苗來預防帶狀疱疹,以下列舉常見預防帶狀疱疹方法: 均衡營養6 作息規律 適量運動 接種疫苗2
多數的人兒時患過水痘已獲得免疫能力,即使再次接觸的患者,也不會感染,除了免疫抑制或免疫缺陷病人,接觸帶狀疱疹患者被傳染的風險較高。
帶狀疱疹會復發嗎? 會復發,醫師:得過仍建議接種疫苗2
得過帶狀疱疹者,短期內再次發作的機率低,但長期來說仍具有復發的風險。何宜承表示,得過帶狀疱疹並非永久免疫,有患者就反覆得過2、3次,因此,他鼓勵得過帶狀疱疹的族群,在症狀減輕之後可考慮接種疫苗。
何宜承說明,就像COVID-19一樣,有人縱使已得過1次,還是可能再患上第2次、第3次;他解釋,疱疹分成單純疱疹與帶狀疱疹,他遇過有患者每個月都會發作單純疱疹;至於帶狀疱疹也有反覆發作機率2,且復發機率高於第一次出現帶狀疱疹11,千萬不要掉以輕心。 得過帶狀疱疹何時可接種疫苗? 康復後3個月後可接種疫苗
根據目前文獻資料,無法明確建議帶狀疱疹發作後應等待多久後施打帶狀疱疹疫苗,但應避免在帶狀疱疹急性發作期施打帶狀疱疹疫苗2。何宜承建議,得過帶狀疱疹的患者,在康復3個月後可考慮接種帶狀疱疹疫苗。
NP-TW-HZU-ADVR-230010 | Date of preparation: August 2023
更多疾病相關資訊請諮詢專業醫療人員
This website/content is intended for Taiwanese.
 帶狀疱疹高危險族群:免疫力低下者
帶狀疱疹高危險族群:免疫力低下者
 凍傷分級:一級
凍傷分級:一級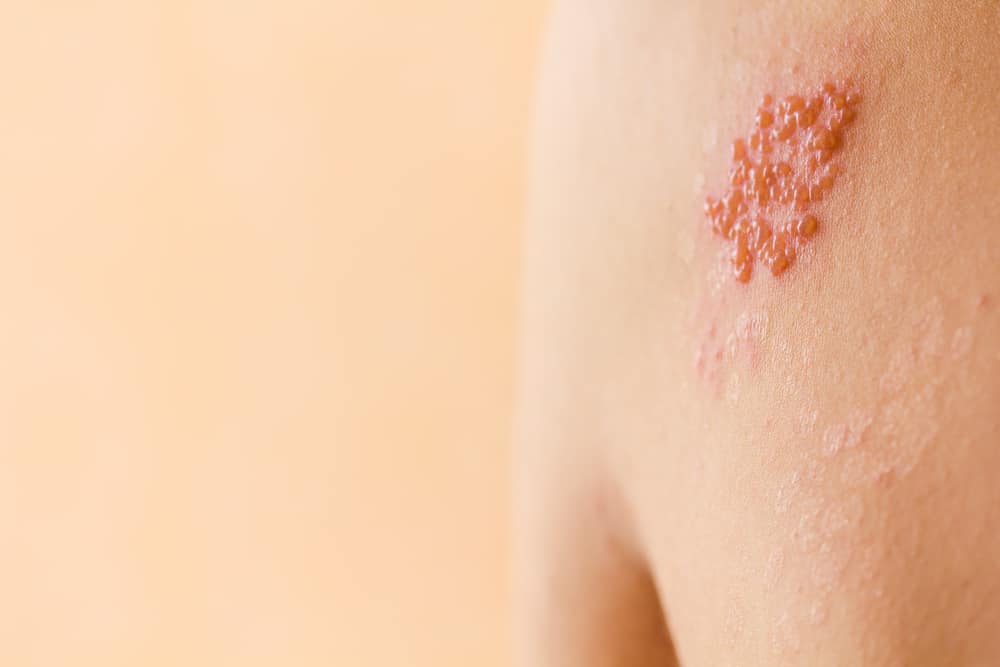
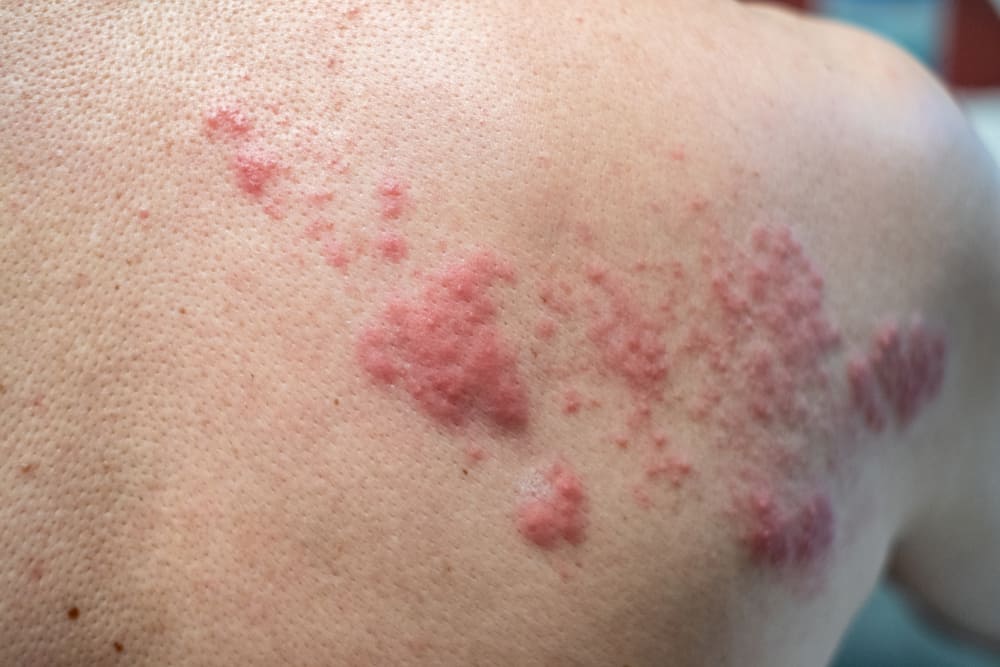 為什麼會長皮蛇?帶狀疱疹的形成原因
為什麼會長皮蛇?帶狀疱疹的形成原因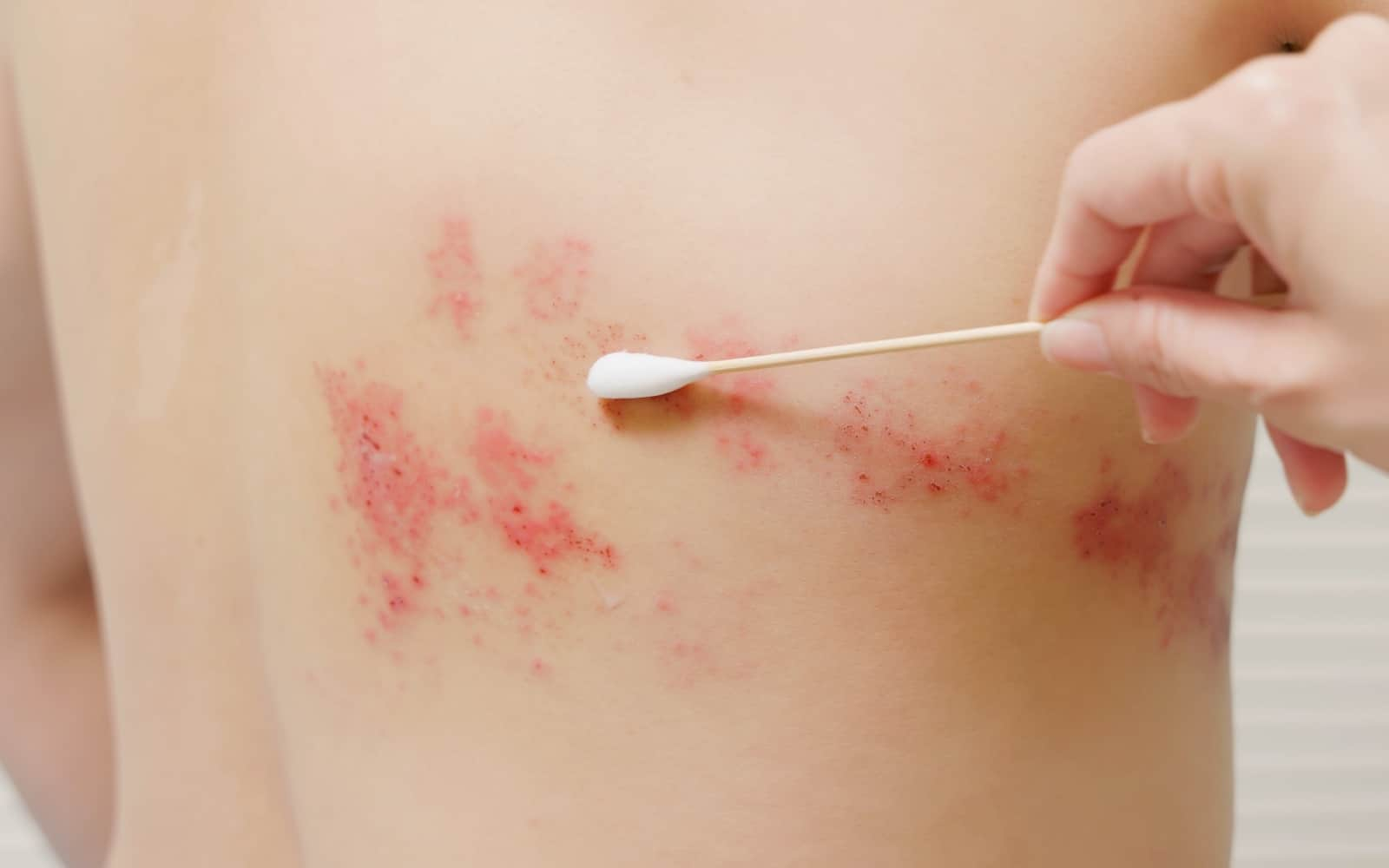
 如何診斷紅斑性狼瘡?
如何診斷紅斑性狼瘡?

 止癢方法2. 洗澡水勿太熱
止癢方法2. 洗澡水勿太熱



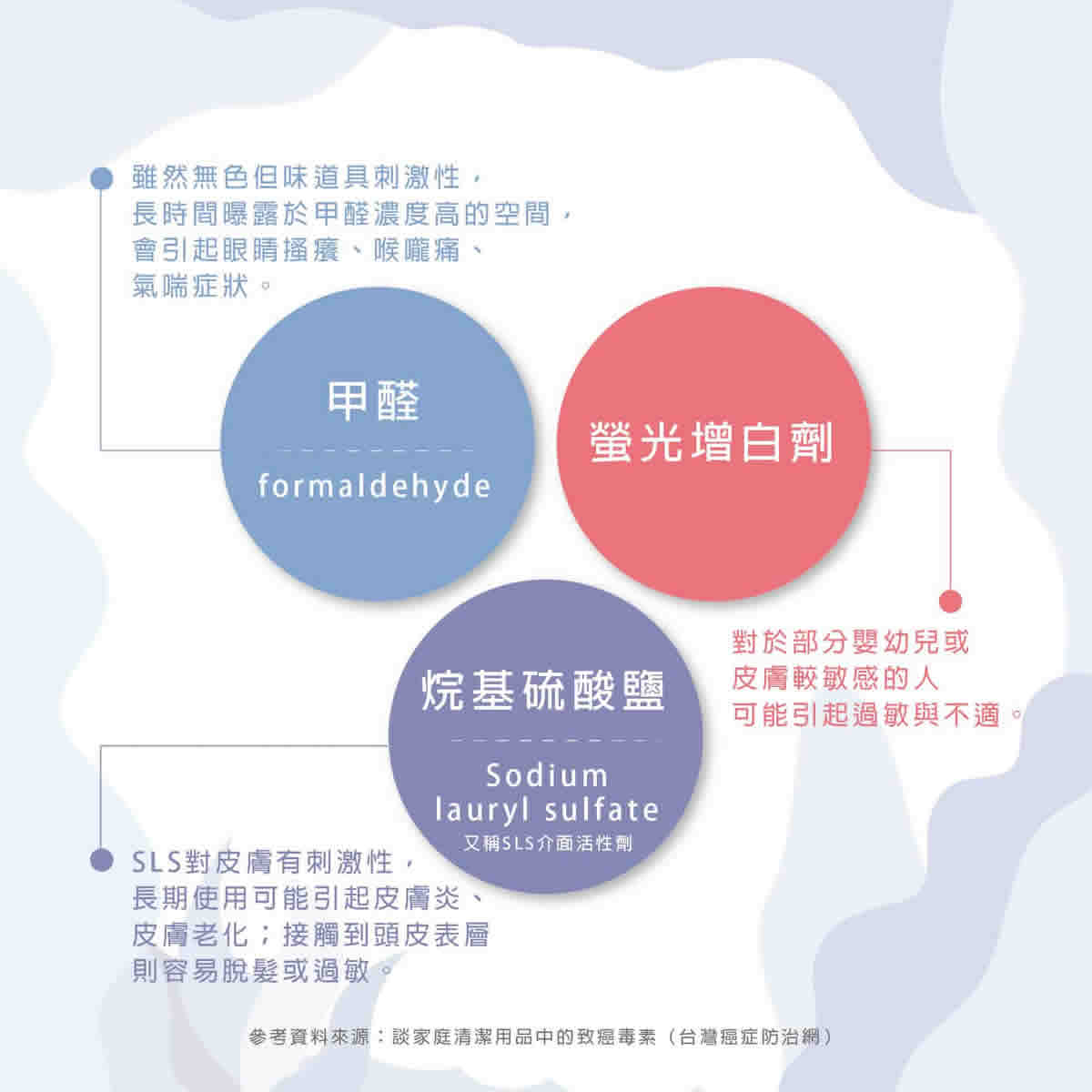 原生植物精油添加成抗菌新解
原生植物精油添加成抗菌新解