當談及腎功能指標,最常用於判定好壞的數「肌酸酐」(Creatinine)數值就是觀察項目之一。肌酸酐是肌酸的分解產物,屬於肌肉代謝廢物的一種。一般來說,腎功能若屬正常,腎臟則會肩負重責,處理90%以上的肌酸酐代謝,也因此肌酸酐可說是判定腎功能好壞的初步指標;當腎功能變差,肌酸酐便會在體內累積。
肌酸酐的產生取決於肌肉質量和飲食。舉凡年齡、性別、種族或居住地等變因,都會影響血清肌酸酐值。而肌酸酐跟腎功能究竟如何緊密相關連,《Hello健康》帶你從頭了解起。
肌酸酐指數(Creatinine)代表什麼?過高的原因?
簡單來說,血液中的肌酸酐指數越高,代表肌酸酐無法透過腎臟正常排出,腎功能出問題的機率也將大增。不過像是長輩或臥床患者因疾病、年齡增長而有肌肉萎縮的現象,此時反而會出現當肌肉量減少時,血中肌酸酐呈現正常值,也就是介於0.6~1.2mg/dl之間,而男性的上限值則可達1.4mg/dl。
在腎臟病變初期,腎臟過濾出肌酸酐的能力雖然受損,但是腎臟中的腎小管還有主動分泌排出肌酸酐的能力,所以在腎病變初期,血中肌酸酐並不會立即升高,因此當肌酸酐值超過正常範圍時,多數時候腎功能已下降至一定程度,所以應避免僅單藉肌酸酐數值,就認定腎功能早期的變化結果以免錯失治療時機。(推薦閱讀:腎臟病與你的距離——腎絲球過濾與腎功能關係)
然而,真正能夠即時反映腎功能好壞的,其實是腎絲球過濾率(Glomerular filtration rate,簡寫成GFR),因為腎絲球過濾率除了把肌酸酐納入參考值,同時也綜合了病患的年齡、身材、性別、種族等因素,此時醫師才能提供更全面的診斷與治療建議。(點此計算腎絲球過濾率) 肌酸酐指數(Creatinine)正常值多少?
肌酸酐的正常值為「每100cc血液中約0.6~1.2毫克」,但每個醫院的正常值可能稍有差異,且與個人肌肉質量有關,所以男性正常值會略高於女性,其男、女標準如下: 男性應小於1.4mg/dL 女性應小於1.3mg/dL
 肌酸酐過高、過低恐致這些病
肌酸酐過高、過低恐致這些病
肌酸酐檢驗值過高時,身體可能出現: 急性腎臟發炎 慢性腎臟發炎 腎盂腎發炎(推薦閱讀:別再憋了!憋尿小心憋出血、輕忽感染「急性腎盂腎炎」恐壞腎) 攝護腺肥大 腎結石(延伸閱讀:腎結石飲食禁忌與建議|預防結石、避免復發要吃什麼?) 身體脫水 尿毒症
肌酸酐檢驗值過低時,身體可能出現:
肌肉損傷 肌肉萎縮 體重減輕 懷有身孕 尿崩症(體內水份的代謝不正常,所以尿量很大)
為了避免肌酸酐數值的異常,在檢查前應該避免攝取大量肉類食品、維生素C,也要避免服用消炎止痛的藥品。
 如何降低肌酸酐?4招改善肌酸酐指數過高
如何降低肌酸酐?4招改善肌酸酐指數過高
避免暴飲暴食
飲食之後,體內會產生廢物,像是尿酸、尿素氮等都要交由腎臟來代謝。所以吃得越多,需要被代謝的廢物也就越多,間接地影響到腎臟的負荷程度。(延伸閱讀:低蛋白飲食還不夠!腎臟病飲食還得注意磷鉀鈉) 不可自行亂服藥物
如上所述,腎臟是我們過濾血液的重要器官,每日時時刻刻不停歇地替身體代謝廢物,同時也助我們代謝藥物。如果沒有聽醫師指示就亂吃藥,恐怕有傷腎的可能,甚至會在短時間內引發尿毒症。(推薦閱讀:腎臟病藥物知多少?(一)常見腎臟病藥物簡介) 適量喝水勿憋尿
如果尿液在膀胱儲存太久,很容易造成細菌繁殖,導致細菌可能經由輸尿管往上感染腎臟。建議每天應補充足夠水分,有尿意就去廁所避免憋尿,降低腎臟結石風險。(延伸閱讀:認識尿路結石:膀胱、尿道、輸尿管、腎結石) 控制高血壓
高血壓患者因流經到腎臟的血壓升高,讓腎臟的小血管變得狹窄、硬化,腎功能因此也跟著減弱,因此建議平時應多運動、避免久坐、熬夜或高油、高鹽飲食,維持心血管健康。(延伸閱讀:少一個腎臟沒關係?腎臟功能介紹、單腎的原因和影響)



 膀胱結石5大原因
膀胱結石5大原因 何時需就醫檢查?膀胱結石的診斷方法
何時需就醫檢查?膀胱結石的診斷方法
 2. 十字花科蔬菜:花椰菜、高麗菜
2. 十字花科蔬菜:花椰菜、高麗菜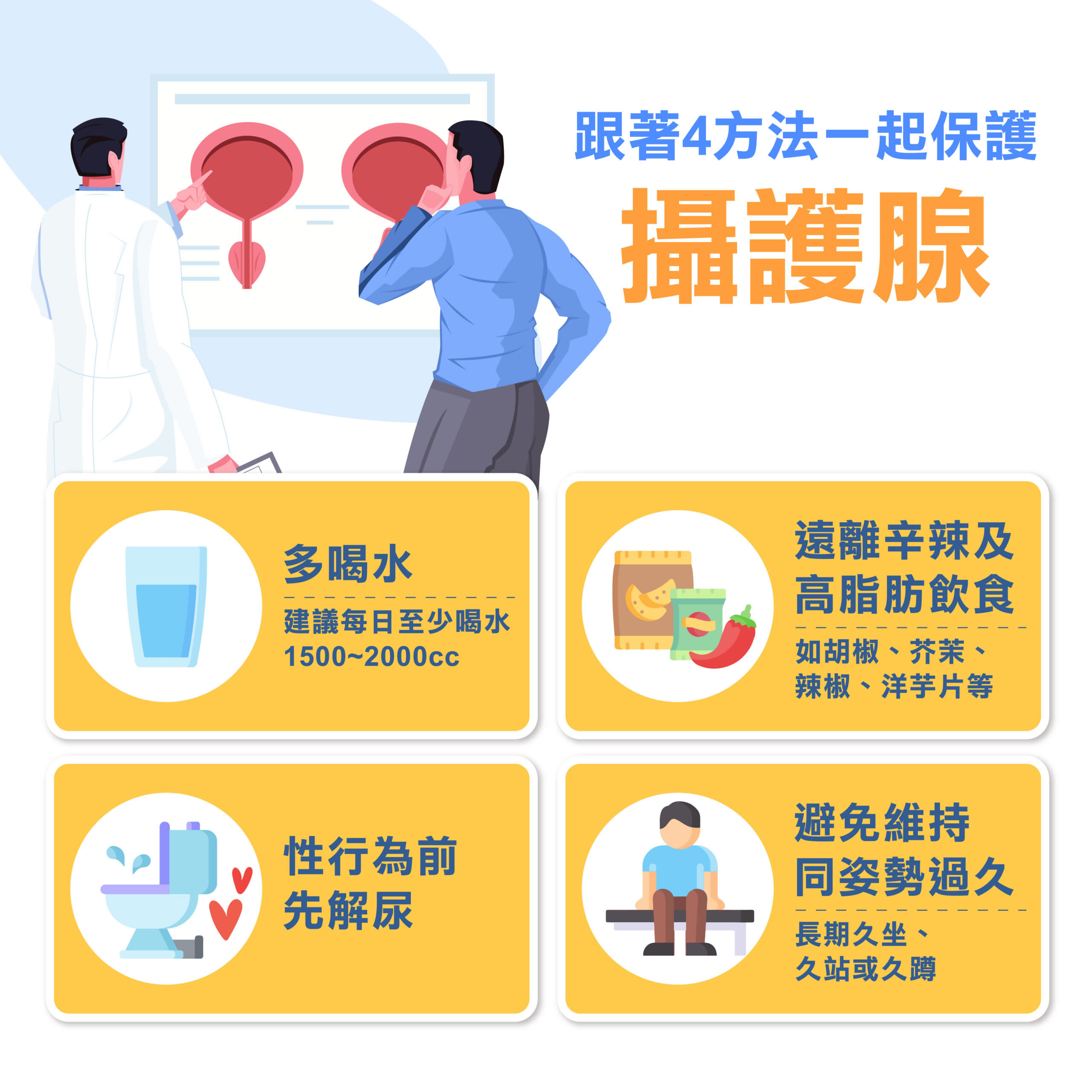 攝護腺保養4方法一次看
攝護腺保養4方法一次看



 何時應就醫檢查尿毒症?
何時應就醫檢查尿毒症? 3方法治療尿毒症
3方法治療尿毒症



 尿崩症是什麼?
尿崩症是什麼?

 尿道下裂的症狀
尿道下裂的症狀 治療尿道下裂要盡早!6個月到1歲最剛好
治療尿道下裂要盡早!6個月到1歲最剛好