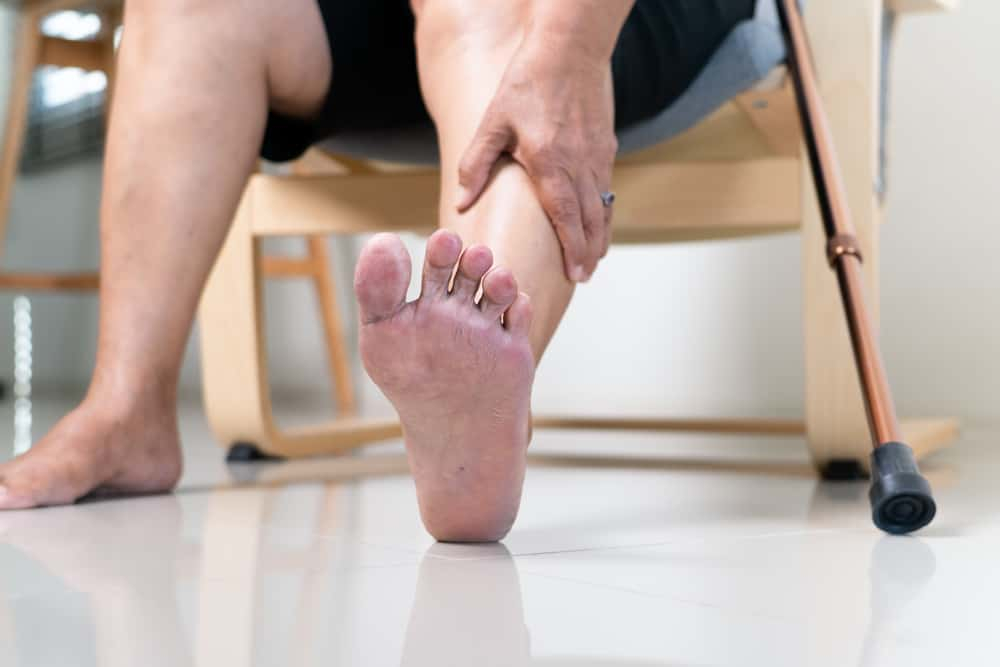
「本來只是腳不小心踢到椅子,腳趾擦傷。怎麼知道後來腳趾就愈來愈黑。醫師說要切掉腳趾頭。但是,切完腳趾頭後傷口還是沒好,又再一次清瘡。醫師說,這次如果再好不了,可能就要切到小腿了!」這是糖尿病患者經常有的問題,又稱為「糖尿病足」,每年平均100位糖尿病人中就有1位因嚴重糖尿病足住院治療,且截肢率高達3成,嚴重可能因此喪命;究竟什麼是糖尿病足?哪些併發症要特別注意?《Hello健康》帶您了解該如何預防與篩檢。
每年11月14日是糖尿病日,據國際糖尿病聯盟(IDF)2021年統計指出,全球79億人口中就有高達5.37億的人口患有糖尿病;國內情況也不樂觀,據國家衛生研究院統計顯示,台灣罹患糖尿病的人口突破230萬人,且以每年約25,000人速度增加,更高居十大死因的第5名,2019年死亡 人數達9,996 人。
依據國民健康署2017-2020國民營養健康調查顯示,20歲以上的糖尿病患者自知率為6成6,3成以上的民眾不知道自己罹患糖尿病。依據2017-2019年國民營養健康狀況變遷調查。18歲以上國人糖尿病前期(空腹血糖值介於100-125mg/dL)盛行率約25%,也就是每4人就有1人處於糖尿病發生的高風險中。
什麼是糖尿病足?
「糖尿病足」是糖尿病患者經常有的問題,若糖尿病患者未控制好血糖,產生血管病變,血管不健康則無法供給神經足夠的營養,就容易導致神經病變,特別是腳趾與手指,症狀通常由腳趾開始出現,慢慢往上延伸,而且下肢比上肢嚴重。因為神經病變,皮膚容易乾燥龜裂,而且病人對疼痛的感覺變遲鈍,患者容易碰傷或裂傷卻不自知,繼發造成細菌感染,加上血液循環不好、組織缺氧,白血球沒辦法殺菌,因此容易形成糖尿病足潰瘍。 為何會有糖尿病足?
血糖過高會造成血管壁發炎及受損,引發血小板聚集而導致動脈粥狀硬化,血管的管徑越來越狹窄,容易造成下肢動脈阻塞。足部受傷,傷口需要有良好的血液循環,才有辦法修復組織。如果下肢動脈狹窄或阻塞,血液循環不佳,傷口便難以修復,如此小傷口就可能變成足部潰瘍。若對淺層傷口掉以輕心而延誤就醫或迷信偏方,可能導致傷口惡化至深層,甚至因細菌感染造成蜂窩性組織炎,引發全身性敗血症,導致多重器官衰竭。 為何糖尿病足篩檢很重要?
成功大學醫學院附設醫院家庭醫學部主治醫師林菀茹指出,根據2009年健保資料庫統計,每年平均100位糖尿病患者中就有1位因嚴重糖尿病足住院治療,且截肢率高達3成;一旦發生糖尿病足潰瘍,其平均餘命只有6.1年,而截肢患者平均餘命只有3.3年;因此,做好足部篩檢與護理,對於糖尿病患者特別重要。
林菀茹說,糖尿病病人如果長期血糖控制不佳,身體的器官就像泡在糖水裡,久而久之,糖尿病破壞全身的血管,產生血管病變,若血管不健康,無法供給神經足夠的營養,就容易導致神經病變;造成糖尿病患者足部病變的3大因素為: 下肢血管病變 神經病變 局部感染
一般非糖尿病患者傷口經適當照顧可於1-2星期復原,相較之下,糖尿病患者就很容易產生足部潰瘍,嚴重時導致截趾到截肢的後果。 糖尿病患者足部保養建議
林菀茹提醒,不論有無足部問題,糖尿病病人 每天應該自我檢查雙腳,包括腳趾縫、腳側、腳底等 若有厚皮或厚繭,可在洗澡後或溫水泡腳後,用浮石輕輕磨掉厚皮 預防皮膚乾燥,可抹上不含酒精的乳液,但不宜抹在腳趾之間,以免引發香港腳。
糖尿病患者應進行神經病變篩檢
依據美國糖尿病醫學會建議,所有糖尿病患都要接受周邊神經病變篩檢,以及早發現神經病變,避免症狀持續惡化。以下為周邊神經病變篩檢建議時間: 第2型糖尿病患者:在確診時便應接受神經病變篩檢,之後每年至少做1次 第1型糖尿病患者:診斷後5年開始接受神經病變篩檢,之後每年至少做1次
糖尿病患者6大併發症要注意
林菀茹指出,血糖控制不佳的糖尿病患者容易引起後續併發症包括: 慢性腎臟病 視網膜病變 神經病變 冠心病 腦中風 糖尿病足
建議糖尿病病友掌握A到G原則,做好糖尿病控制,以免產生嚴重併發症:
A(HbA1C) 糖化血色素 B( blood pressure)血壓 C(LDLC)低密度脂蛋白膽固醇 D(drug)遵醫囑按時服藥 E(eye)每年至少一次眼底檢查 F(foot) 每年至少一次足部檢查 G(eGFR) 每年至少一次尿液微量白蛋白檢查,定期偵測腎功能
從上述指標做好糖尿病管理,若已出現併發症,請不要灰心,配合自己的主治醫師,及時接受治療,以維持良好的生活品質。